Epaule | Arthropathies
Patient de 60 ans adressé pour scapulalgies.
Bilans radiographique et échographique normaux.
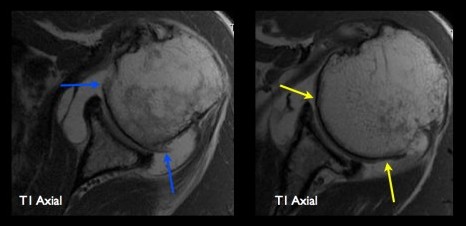
IRM: pas de lésion de la coiffe ou d'anomalie de l'espace sous-acromial. Sur les séquences en pondération SE T1, on retrouve la présence d'ostéophytes (flèches bleues) de topographie périphérique et inférieure ainsi qu'une chondropathie significative (flèches jaunes) au niveau de la tête humérale.
Epaule douloureuse chronique. Suspiscion de lésion de la coiffe des rotateurs.
Lésion chondrale a bors nets ![]() du versant supérieur et médian de la tête humérale évoquant une avulsion cartilagineuse mais sans fragment retrouvé au sein de la cavité articulaire. Cartilage respecté au niveau de la glène
du versant supérieur et médian de la tête humérale évoquant une avulsion cartilagineuse mais sans fragment retrouvé au sein de la cavité articulaire. Cartilage respecté au niveau de la glène ![]() . Coiffe des rotateurs dans la norme
. Coiffe des rotateurs dans la norme ![]() .
.

Patiente de 56 ans.
Tableau clinique de Capsulite rétractile :
. Douleurs de l'épaule droite depuis 2 mois, à prédominance nocturne,
. Limitation des amplitudes articulaires.
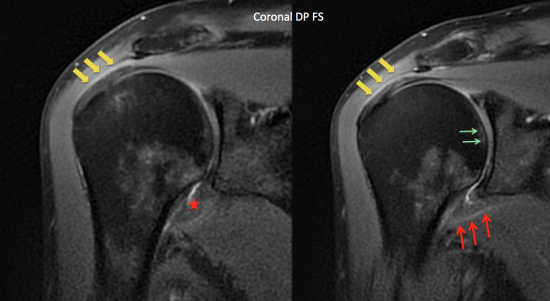
- Epaississement (> 4mm) et hypersignal global du ligament gléno-huméral inférieur
(étoile rouge)
- Hypersignal périphérique du ligament gléno-huméral inférieur
(flèches rouges)
- A noter par ailleurs :
. Discrète boursopathie sous-acromio-deltoîdienne aspécifique (flèches jaunes)
. Minime oedème médullaire sous-chondral (flèches vertes)
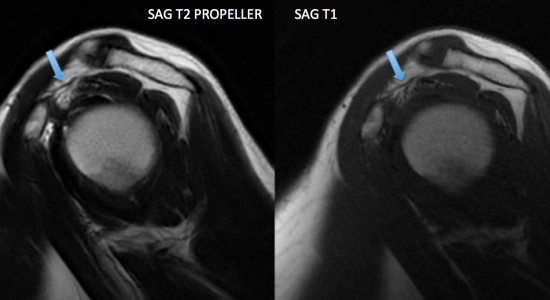
. Discret hypersignal T2 et DPFS de l'intervalle des rotateurs, sans comblement tissulaire en T1
(flèche bleue)
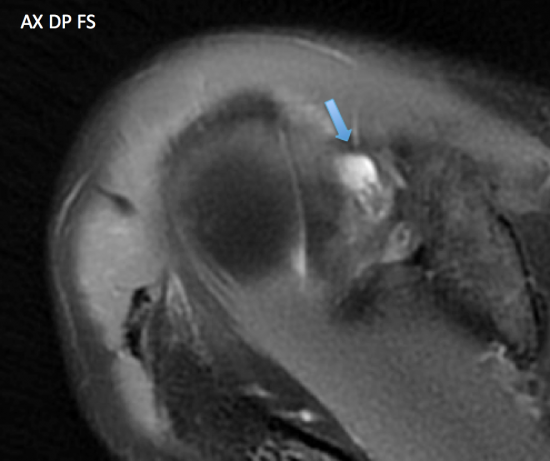
RAPPELS : Capsulite rétractile :
- Fréquent
- Idiopathique ++ ou Secondaire (traumatisme, chirurgie, diabète, AVC, infarctus du myocarde...)
- Evolution longue : 12 à 18 mois
- Diagnoctic essentiellement CLINIQUE :
. Douleurs intenses, à prédominance nocturnes
. Limitation des amplitudes articulaires actives et passives (rotation externe ++)
- IRM parfois nécessaire (examen clinique difficile, pathologies intrinquées etc.) :
. Certains signes IRM sont discutés :
. Comblement de l'intervalle des rotateurs : analyse parfois difficile
. Epaississement du ligament gléno-huméral inférieur : variabilité entre les individus et
selon la distension
. Prise de contraste du ligament gléno-huméral inférieur : injection non réalisée en
pratique courante (coüt, temps d'examen, risques)
. Signes d'accompagnement aspécifiques : Bursopathies sous-acromio-deltoîdienne,
Synovite, oedème médullaire sous-chondral.
. En revanche, deux signes présentent une spécificité élevée et concernent le ligament gléno-
huméral inférieur (1):
. Iso/Hypersignal global du ligament gléno-huméral inférieur :
Sensibilité = 71-81% ; Spécificité = 88-90% ; Précision diagnostique = 79-85%
. Iso/Hypersignal périphérique du ligament gléno-huméral inférieur (bord externe)
Sensibilité = 63-69% ; Spécificité = 92-98% ; Précision diagnostique = 75-79%
. Dans le cas présent, les anomalies de signal du ligament gléno-huméral inférieur permettaient
de poser le diagnostic de capsulite rétractile du fait de leur grande spécificité et de leur
repoductibilité importante (corrélation inter-observateur = 0,74 à 0,96, Teixeira et al).
(1) Gondim Teixeira PA, Balaj C, Chanson A, Lecocq S, Louis M, Blum A, Adhesive capsulitis of the shoulder : value of inferior glenohumeral ligament signal changes on T2-weighted fat-satured images, AJR Am J Roentgenol, 2102 Jun ; 198(6):W589-96.doi: 10.2214/AJR.11.7453
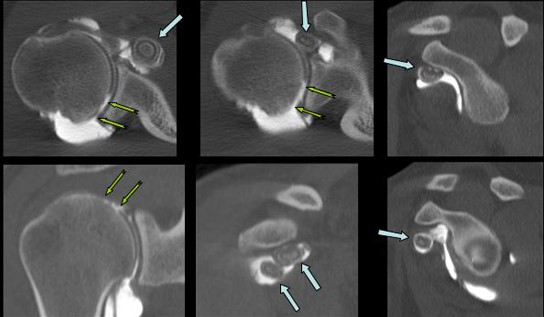
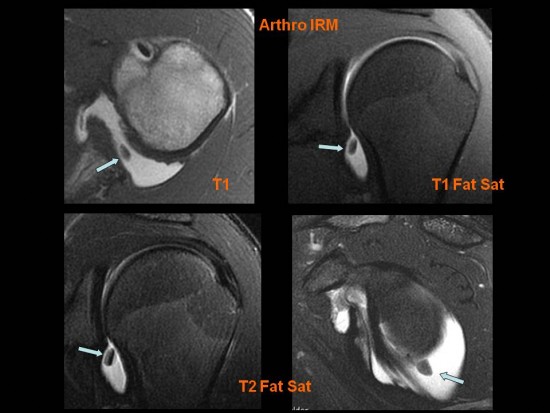
Epaule douloureuse avec sensation de ressaut.
Mise a nu de l’os sous chondral de la partie postéro supéro latérale du versant articulaire de la tête humérale (![]() ) avec présence de deux volumineux ostéochondromes secondaires (
) avec présence de deux volumineux ostéochondromes secondaires (![]() ) localisés dans le récessus du sub scapulaire.
) localisés dans le récessus du sub scapulaire.
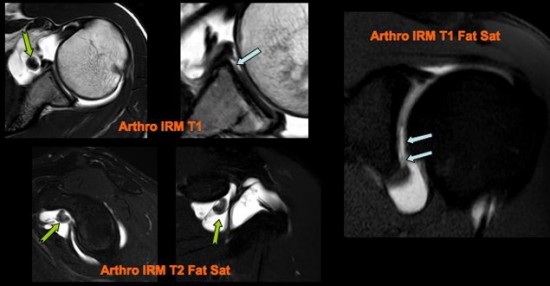
Episode de subluxation douloureuse de l’épaule.
Avulsion chondrale du versant antéro inférieur de la glène (![]() ). Le fragment cartilagineux (
). Le fragment cartilagineux (![]() ) se situe sous la coracoïde dans le récessus du sub scapulaire.
) se situe sous la coracoïde dans le récessus du sub scapulaire.
Patient de 26 ans présentant des épisodes d’instabilité douloureuse de l’épaule.
Présence de plusieurs ostéochondromes (![]() ) (recessus inférieur, recessus du sub scapulaire) avec remaniements dégénératifs débutant sous forme d’un ostéophytose gléno humérale inférieure (
) (recessus inférieur, recessus du sub scapulaire) avec remaniements dégénératifs débutant sous forme d’un ostéophytose gléno humérale inférieure (![]() ).
).
Cas clinique 1: Limitation douloureuse des amplitudes passives et actives chez une femme de 50 ans
Figure 1: absence de comblement hypoéchogène ou d'hyperhémie de l'intervalle des rotateurs
TLB: tendon du long biceps
SE: supra épineux
SB: subscapulaire
Figure 2: recessus articulaire axillaire normal (flèche bleue)
Figure 3: épaississement du recessus articulaire axillaire (flèche verte)
Cas clinique 2: Douleurs persistantes sur le trajet bicipital chez une femme de 53ans
Figure 4 et figure 5: Comblement hypoéchogène de l'intervalle des rotateurs avec epaississement du ligament coraco-humeral (flèche rouge) et hyperhémie de l'intervalle des rotateurs. TLB: tendon du long biceps. SE: supra-épineux; SB: subscapulaire
Flèche verte: ligament gléno-huméral supérieur
Cas clinique 3: Suspicion de capsulite rétractile chez une patiente de 54 ans
Figure 6 : hypertrophie avec hypersignal T2 du recessus articulaire gléno-huméral inférieur (flèche rouge)
Figure 7: comblement quasi-complet du triangle graisseux sous coracodien (flèche violette)
Figure 8: épaississement du ligament coraco-huméral (flèche orange)
Figure 9: épaule sans capsulite rétractile
Ligament coraco-huméral (flèche bleue) - espace graisseux sous coracoidien normal (flèche verte)
La capsulite rétractile de l'épaule est la plus fréquente limitation fonctionnelle de cette articulation. Elle atteint préférentiellement les femmes d'âge moyen.
Elle peut être idiopathique ou être favorisée par une pathologie pré existante (diabète, cardiovasculaire, thyroidienne), une intervention chirurgicale ou une algodystrophie.
La radiographie est souvent normale. Dans le cadre d'une algodystrophie une déminéralisation diffuse ou mouchetée peut être visualisée. Elle permet d'éliminer une arthopathie gléno-humérale.
L’échographie peut montrer
- une infiltration hypoéchogène de la partie distale de l'intervalle des rotateurs englobant le tendon du long biceps avec une hyperhémie
- un epaississsement des ligaments coraco-humeral et glénohuméral
- Du Hwan Kim et all. ont montré dans leur étude en 2018 que l'échographie peut montrer une différence d'épaisseur du recessus articulaire axillaire entre une paule noramle et une épaule avec une capsulite rétractile. Ces mesures d'épaisseur à l'échographie sont bien correlés à celles mesurées en IRM (1)
Lors de la réalisation d’une arthrographie, la perte d’élasticité de la capsule donne la sensation d’une résistance. Elle peut montrer des récessus articulaires irréguliers et une réduction de la capacité articulaire.
L'IRM est un examen performant pour le diagnostic de capsulite rétractile. Elle a une bonne concordance avec l'examen clinique. On peut observer:
- une infiltration avec oblitération du triangle graisseux sous-coracoïdien, en hypersignal T2 et qui se rehausse après injection de produit de contraste
- un épaississement de la capsule et du ligament coraco-huméral,
- un épaississement et hypersignal T2 du ligament glénohuméral inférieur
- une diminution du volume du recessus axillaire en arthro IRM
- un oedème sous chondral de la tête humérale
- une distension du récessus subscapulaire ou de la gaine bicipitale par le liquide synovial chassé par la rétraction capsulaire
- une synovite du récessus axillaire, de l'intervalle des rotateurs et du récessus subscapulaire en cas d'injection
de gadolinium
- une bursite subacromiodeltoïdienne
(1)Du Hwan Kim, Chul-Hyun Cho, Duk Hyun Sung.Ultrasound measurements of axillary recess capsule thickness in unilateral frozen shoulder: study of correlation with MRI measurements. Skeletal Radiology (2018) 47:1491–1497
Imagerie musculosquelettique, pathologies générales, Cotten
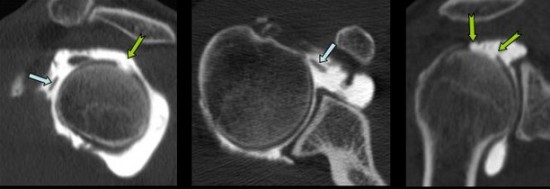
Antécédent de chute sur l’épaule .
Avulsion chondrale (![]() ) de la partie postéro supérieure de la tête humérale avec mise en évidence du fragment cartilagineux au niveau de la partie supérieure du récessus du sub scapulaire (
) de la partie postéro supérieure de la tête humérale avec mise en évidence du fragment cartilagineux au niveau de la partie supérieure du récessus du sub scapulaire (![]() ).
).
Episode de sub luxation chez une jeune nageuse lors d’un 100 m papillon .
Fragment chondral (![]() ) localisé dans le récessus articulaire inférieur.
) localisé dans le récessus articulaire inférieur.
La zone d’avulsion est située au niveau de versant antéro inférieur de la glène (![]() ).
).
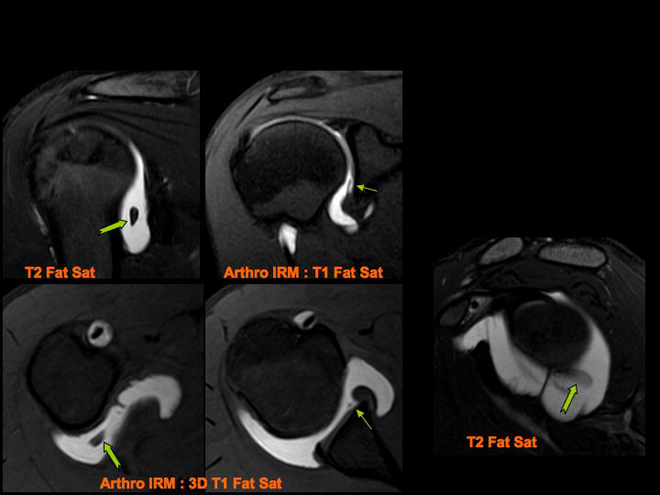
Scapulalgie progressive avec importante limitation des amplitudes articulaires et plus particulièrement de la rotation externe.
Hypersignal avec infiltration de l'intervalle des rotateurs (![]() ) entre le Supra Epineux (
) entre le Supra Epineux (![]() ) et le Sous Scapulaire (
) et le Sous Scapulaire (![]() ). Epaississement du Ligament Coracohuméral (
). Epaississement du Ligament Coracohuméral (![]() ) au dessus du Long Biceps (
) au dessus du Long Biceps (![]() ).
).
C : Apophyse Coracoïdienne.
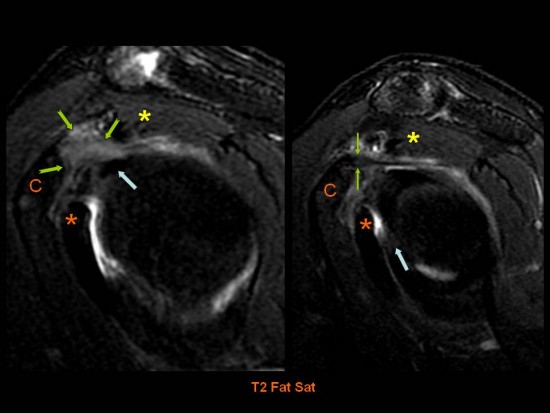
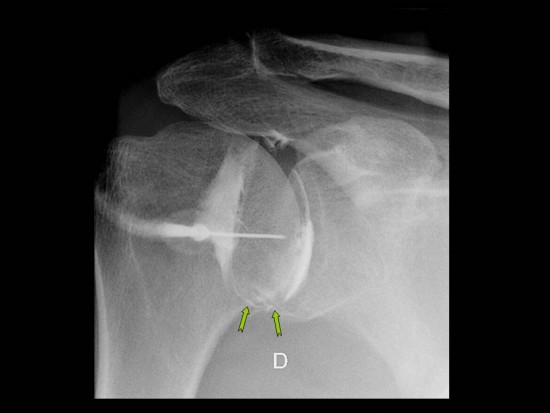
Epaule douloureuse chronique avec limitation marquée de la rotation externe.
A l'arthrographie, diminution de la capacité articulaire (3cc) avec effacement du recessus articulaire inférieur de l'articulation glénohumérale (![]() ). Coiffe des rotateurs normale par ailleurs.
). Coiffe des rotateurs normale par ailleurs.
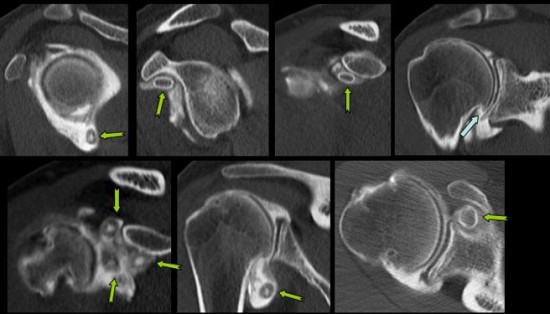
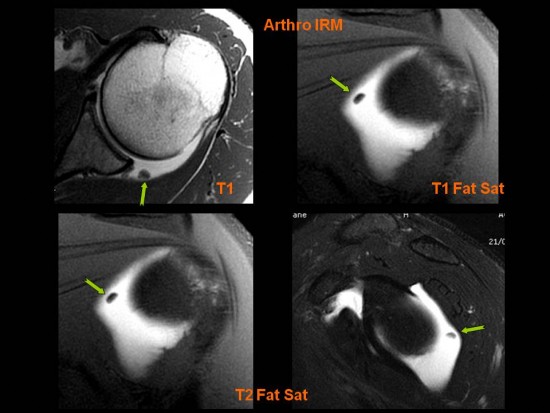
Notion d'instabilité douloureuse chez deux nageurs.
Présence d'un corps étranger ostéochondral localisé dans le recessus articulaire postérieur (![]() ) de l'articulation glénohuméral chez le premier nageur et dans le recessus inférieur (
) de l'articulation glénohuméral chez le premier nageur et dans le recessus inférieur (![]() ) chez le deuxième.
) chez le deuxième.
- Nguyen VD. Rapid destructive arthritis of the shoulder. Skeletal Radiol. 1996. Feb ;25(2):107-12
- Nadarajah CV, Weichert I. Milwaukee shoulder syndrome. Case Rep Rheumatol. 2014 ;2014 :458708
- Laredo JD, Le Hir P, Dumontier C. Arthropathie destructrice idiopathique de l’épaule in Imagerie rhumatologique et orthopédique. Tome 2. Sauramps Medical, 2013, p1533-1539
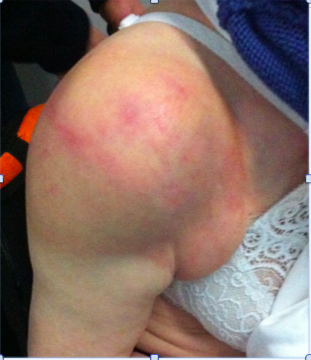
Femme de 76 ans, adressée pour un scanner dans le cadre d’un bilan pré-opératoire d’une omarthrose droite.
La patiente présente des douleurs chroniques de l’épaule avec aggravation récente de la symptomatologie et apparition d’un gonflement de l’articulation, cliniquement une limitation des mouvements passifs et actifs, une épaule tuméfiée, chaude, avec large plaque érythémateuse de la peau.
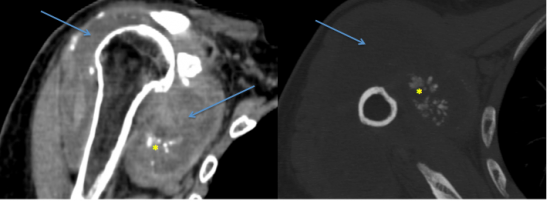
Le scanner sans injection montre un très volumineux épanchement intra-articulaire et de la bourse sous-acromio-deltoïdienne (flèches bleues), avec multiples calcifications et ostéochondromes intra-articulaires (astérix jaunes). Il existe une omarthrose excentrée avec un pincement prédominant en antérieur (astérix rose), une rétroversion de la glène estimée à 24°, avec déformation concave (flèche orange). L’ostéocondensation sous-chondrale et les remaniements géodiques sont modérés sur le versant huméral (étoiles vertes). Ils prédominent sur le versant glénoïdien (étoile violette), bien que les érosions ne soient pas majeures. Il existe une production ostéophytique relativement marquée.
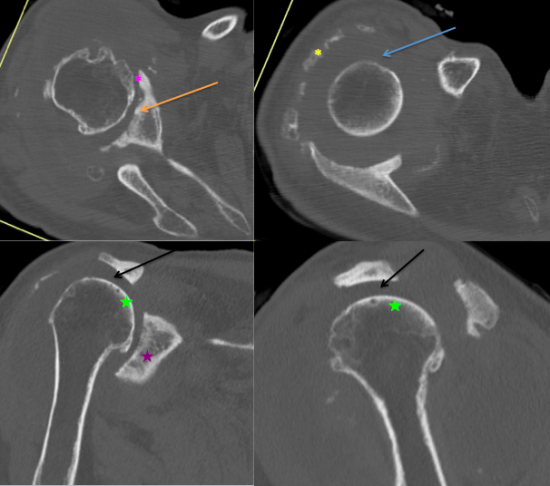
Il s’y associe une diminution de l’espace sous-acromial (flèches noires) et une amyotrophie avec dégénérescence graisseuse de l’ensemble des muscles de la coiffe des rotateurs, en faveur d’une rupture complète de ces derniers.
En général, les érosions osseuses intéressent de façon prédominante la tête humérale, et le pincement peut être plus important suivant le stade.
L’évolution habituelle vers la destruction articulaire est rapide en quelques mois.
On regroupe sous le terme d’arthropathie destructrice de l’épaule, l’ensemble des affections dont l’évolution finale est caractérisée par une détérioration cartilagineuse de l’articulation gléno-humérale associée à une ostéolyse sous-chondrale.
Selon les causes, la pathologie initiale peut intéresser le cartilage et la synoviale articulaire (polyarthrite rhumatoïde, spondylarthrite ankylosante, arthrite septique, arthropathie microcristalline et métabolique) ou l’os sous-chondral (ostéonécrose épiphysaire, ostéolyse post-traumatique, neuro-arthropathie).
La destruction articulaire peut également être associée à une tumeur osseuse épiphysaire ou synoviale.
Lorsqu’aucune des causes précédemment mentionnées n’est retrouvée, on parle d’arthropathie destructrice idiopathique de l’épaule.
Celles-ci sont fréquemment associées à une rupture de la coiffe des rotateurs et à des dépôts intra et péri-articulaires de cristaux d’hydroxyapatite.
Le traitement médical est basé sur les antalgiques, les anti-inflammatoires non-stéroïdiens, les ponctions, lavages, aspirations et infiltrations de dérivés cortisonés.
A terme, le remplacement prothétique est envisagé.
Les différents noms de l’arthropathie destructrice idiopathique de l’épaule :
|
Rheumatic arthritis of the shoulder |
1873 |
Adams |
|
Carie sénile hémorragique |
1967 |
De Sèze |
|
Milwaukee shoulder |
1981 |
McCarty |
|
Arthropathie destructrice rapide de l’épaule |
1982 |
Lequesne |
|
Cuff-tear arthropathy |
1983 |
Neer |
|
Apatite associated destructive arthropathy |
1984 |
Dieppe |
|
Idiopathic destructive arthritis of the shoulder |
1988 |
Campion |
Homme de 42 ans, limitation douloureuse passive et active des amplitudes articulaires de l’épaule droite
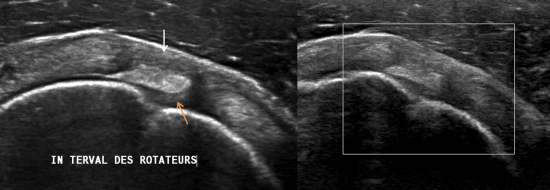
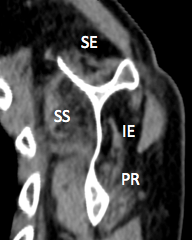
Fig. 1: Intervalle des rotateurs de l’épaule droite.
Discret épaississement du ligament coraco-huméral (flèche blanche) sans épaississement du ligament gléno-huméral supérieur (flèche orange). Pas d’hyperhémie au doppler.
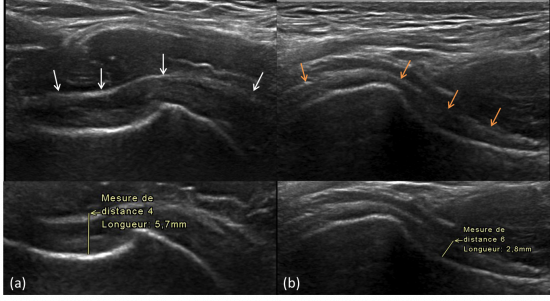
Fig. 2: Echographie du récessus gléno-huméral inférieur de l’épaule droite (a) et gauche comparative (b).
Voie d’abord axillaire, épaule en abduction – rotation externe.
Net épaississement rénitent des éléments capsulo-synoviaux et du ligament gléno-huméral inférieur (flèches blanches) de l’épaule droite (a) comparativement à l’épaule gauche (flèches oranges, b).
Cet épaississement est échogène ce qui est plus en faveur d’un épaississement fibreux que d’une synovite (hypoéchogène) ou d’un épanchement intra-articulaire (anéchogène).
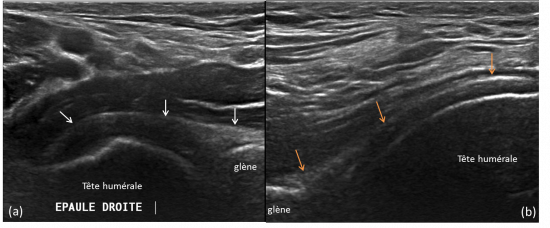
Fig. 3: Echographie du récessus gléno-huméral inférieur de l’épaule droite (a) et gauche comparative (b).
Net épaississement rénitent des éléments capsulo-synoviaux et du ligament gléno-huméral inférieur (flèches blanches) de l’épaule droite (a) comparativement à l’épaule gauche (flèches oranges, b).
• Rappel:
- La limitation douloureuse des amplitudes articulaires passives et actives de l'épaule est en faveur du diagnostic de capsulite rétractile. Diagnostic conforté par l'imagerie qui retrouve un épaississement du ligament gléno-huméral-inférieur.
- Les épaississements fibreux de la capsule gléno-humérale sont à différencier des synovites (hypoéchogène) et des épanchements intra-articulaires (anéchogène).
(1) MICHELIN P. Echographie du récessus gléno-huméral inférieur. Actualités en échographie de l’appareil locomoteur, 2015.
Bilan de douleur de l'épaule droite chez un jeune homme de 31 ans.
Figure A: radiographie de l'épaule droite de face normale
Figure B: échographie de l'épaule droite
Epanchement intra articulaire (flèche bleue) visualisé au sein de la gouttière bicpitale et au sein du récessus articulaire postérieur.
Figure C: IRM coupes axiales DP FATSAT
Epanchement intra articulaire significatif communiquant avec la gouttière bicipitale, d'aspect hétérogène,pouvant être compatibles avec la présence d'ostéochondromes (flèche bleue).
Figure D et D': scanner coupes axiales (D) et coronales (D')
Formations arrondies multiples non calcifiées non ossifiées situées dans le récessus articulaire inférieur (flèche rouge) et le récessus sous coracoidien (flèche verte), évoquant une ostéchondromatose primitive.
Chondromatose synoviale primitive
Elle correspond à la formation de multiples nodules cartilagineux hyalins dans le liquide articulaire qui peuvent se détacher de la synoviale pour être libres dans la cavité articulaire. Ces nodules peuvent se calcifier et s'ossifier (ostéochondromes). Ils sont le plus souvent multiples (souvent plus de 50), de forme sensiblement identique et de petite taille car de même êge (grains de riz). Lorsque tous les chondromes ont été libérés, la synoviale redevient inactive. Les chondromes peuvent rester libres et augmenter de taille en se nourrissant par imbibition dans le liquide synovial, fusionner entre eux pour former un gros amas, ou se rattacher à la synoviale où ils sont résorbés ou continuent à grossir.
Cette affection atteint essentiellement l'adulte d'âge moyen (30–50 ans) et prédomine chez l'homme (sex ratio 1/3).
Imagerie musculosquelettique Pathologies générales A.Cotten



