Tumeurs | Parties Molles
IRM pour bilan d’une masse tissulaire de la cuisse droite
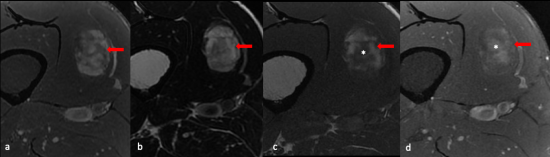
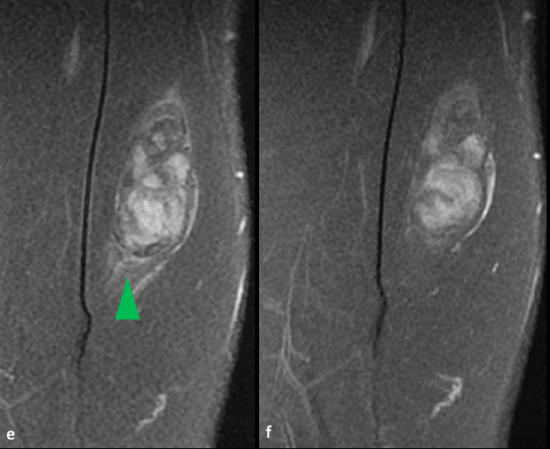
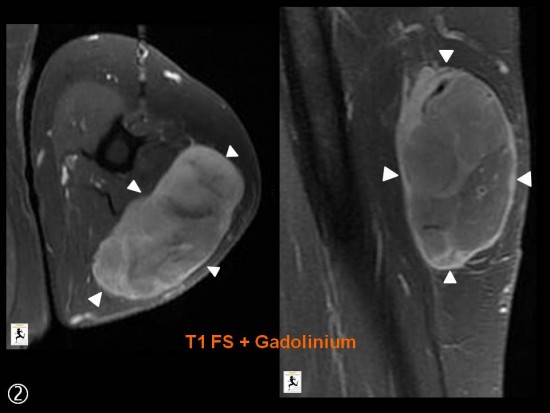
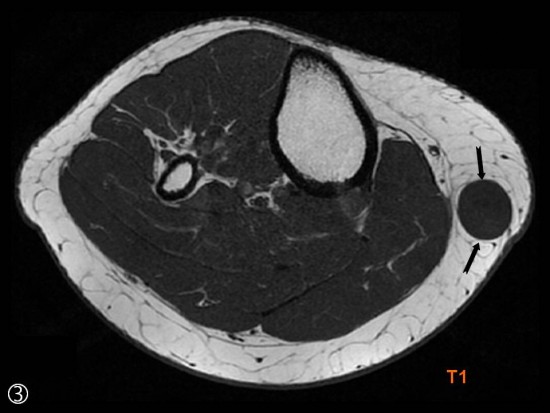
a) axial DP FS ; b ) axial T2 ; c) axial T1 SE; d) axial T1 FSE injecté ; e) coronal DP FS ; f) coronal TI FSE injecté
Lésion intramusculaire située au sein du vaste médial, centrale de morphologie ovalaire relativement bien limitée.
De signal hétérogène, mixte avec :
![]() -un contingent graisseux en hypersignal T1 spontané, hypersignal T2, s’annulant sur les séquences après saturation du signal de la graisse (flèche rouge)
-un contingent graisseux en hypersignal T1 spontané, hypersignal T2, s’annulant sur les séquences après saturation du signal de la graisse (flèche rouge)
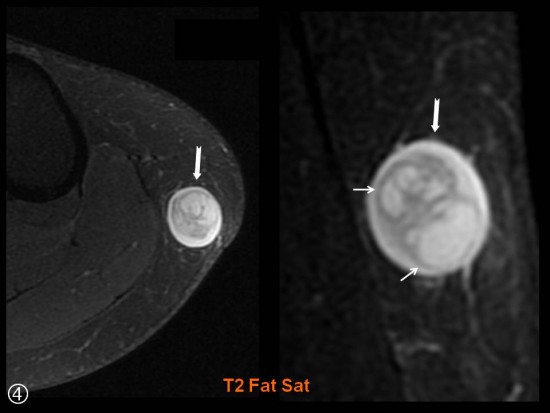
![]() -un contingent en hypersignal T2 sans franc caractère myxoïde.
-un contingent en hypersignal T2 sans franc caractère myxoïde.
Présence d'une petite plage d'oedème péri-lésionnel (tête de flèche verte) .
-réhaussement hétérogène après injection (*).
Anatomopathologie :
Aspect morphologique d’une prolifération fibroblastique et adipocytaire sans signe patent de malignité.
Aspect en faveur d’un angiomyofibroblastome.
Prise en charge par ablathermie
Références
-Mallya V, Sahai K, Rathi K R, Prasad U. Angiomyofibroblastoma: A diagnostic dilemma.J Can Res Ther 2015;11:655-655
-Yin Ping Wong, Geok Chin Tan & Pui Foong Ng (2017): Cervical
angiomyofibroblastoma: a case report and review of literature, Journal of Obstetrics and Gynaecology
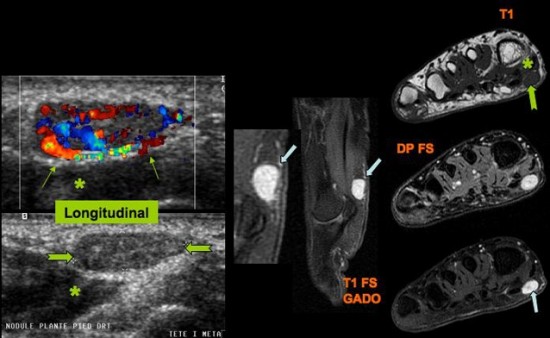
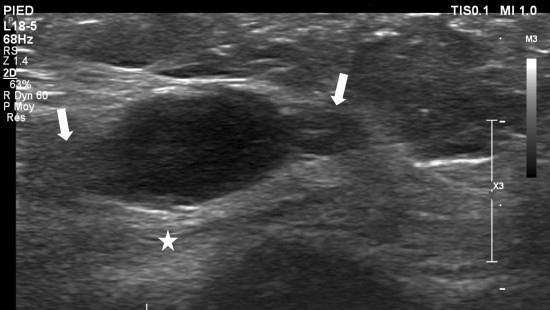
Tuméfaction sensible située sous la 1ére métatarsophalangienne.
Nodule tissulaire bien limité à grand axe horizontale (![]() ) situé en superficie de l’abducteur de l’hallux (
) situé en superficie de l’abducteur de l’hallux (![]() ). Franche hyperhémie au doppler couleur (
). Franche hyperhémie au doppler couleur (![]() ).
).
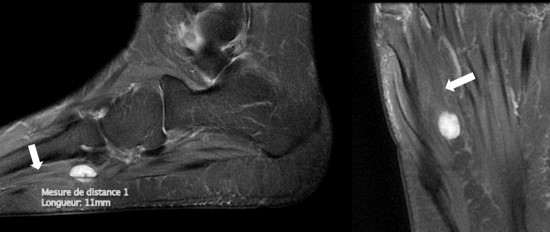
IRM : noter la prise de contraste intense après injection de gadolinium (![]() ).
).
CAS
Femme de 50 ans, sans antécédents médico chirurgicaux particuliers, adressée pour bilan d’une tuméfaction de l’épaule droite, sensible au contact, évoluant depuis quelques mois. Echographie réalisée hors centre non contributive.
Poursuite des explorations en IRM ;
L’IRM met en évidence une lésion unique bilobée, avec deux nodules confluents (➤), enchâssée dans les tissus hypodermiques profonds sous-cutanés. Elle présente par endroits des limites irrégulières, des expansions d’allure rétractiles sur sa face superficielle (→). Sur sa face profonde, elle est accolée et infiltre le fascia superficiel. Elle mesure environ 2,5 cm de grand axe. Elle est en isosignal T1 par rapport au muscle, en discret hypersignal T2 par rapport au muscle. Après injection, elle se rehausse de manière homogène et montre une extension aponévrotique (‘fascial tail sign’) d’environ 3cm (→) ainsi qu’une discrète infiltration de la face antérieure, superficielle du muscle deltoïde (➤). Il n’y a pas de calcification, de composante myxoide, de saignement ou de nécrose.
La première hypothèse évoquée est une tumeur desmoide de forme extra-abdominale en phase active.
Une biopsie échoguidée est réalisée. Après examen anatomo-pathologique, le diagnostic retenu est une fasciite nodulaire.
DISCUSSION
La fasciite nodulaire correspond à une proliferation rapide et bénigne de myofibroblastes et de fibroblastes dans les tissus, d’origine inconnue.
Cliniquement, il s’agit d’une lesion unique de croissance rapide responsable d’un syndrome tumoral local.
La topographie est d’abord sous-cutanée (3 à 10 fois plus fréquente) puis intra-musculaire puis intermusculaire, très rarement intra-dermale, intra-vasculaire ou intra-articulaire
Ces tumeurs predominant au membre supérieur (48% des cas), puis au tronc (20%), puis dans la sphere ORL (17%) et enfin au membre inférieur (15%)
L’histologie peut montrer une hypercellularité et une forte activité mitotique, expliquant la ressemblance avec des tumeurs malignes
La concentration en matrice extra-cellulaire et en collagène serait corrélée au signal en T1
3 sous-types sont décrits:
- cellulaire
- myxoide
- fibreux
avec un possible continuum entre elles
L’imagerie de choix est l’IRM avec injection avec sequences T1, T1-fat sat, T2, T2 STIR, T1-Fat sat après injection de gadolinium et au moins deux plans d’acquisition.
Le signal en T1 et le rehaussement après injection sont variables, le signal en T2 est classiquement augmenté.
La lesion est souvent hétérogène, cernée d’un oedeme périlesionnel et peut presenter un ‘inverted target sign’ (i.e. un centre en hypersignal T2 et une périphérie en iso-hyposignal T2, l’opposé du ‘target sign’ des tumeur des gaines nerveuses), ou une composante kystique.
La fasciite nodulaire montre parfois des signes d’agressivité locale à type d’érosion osseuse, d’envahissement aponévrotique avec d’extension transcompartimentale, et d’envahissement vasculaire.
Un ‘tail sign’ peut être observé, signe aussi retrouvé dans les myxofibrosarcomes et les tumeurs desmoides.
En definitive, il faut penser à la fasciite nodulaire devant toute nodosité rapidement croissante. La topographie, le signal et le rehaussement en IRM sont très variables, partageant des caractéristiques avec des tumeurs malignes. La realisation de biopsie avec examen anatomopathologique est donc indispensable
REFERENCES
* Présentation Journées Françaises de Radiologie, Paris 2015 – Session Sarcome, Michèle Kind
* Radiographics 2013 May;33(3):833-55. MR imaging in the evaluation of cystic-appearing soft-tissue masses of the extremities.Bermejo A, De Bustamante TD, Martinez A, Carrera R, Zabía E, Manjón P.
* Radiology. 2009 Nov;253(2):297-316. Soft-tissue tumors and tumorlike lesions: a systematic imaging approach. Wu JS, Hochman MG.
* SkeletalRadiol. 2013 Jun;42(6):809-18. Myxofibrosarcoma: prevalence and diagnostic value of the "tail sign" on magnetic resonance imaging. Lefkowitz RA1, Landa J, Hwang S, Zabor EC, Moskowitz CS, Agaram NP, Panicek DM.
* Eur Radiolo 2014 Aug;24(8):1749-57. MR imaging of myxofibrosarcoma and undifferentiated sarcoma with emphasis on tail sign; diagnostic and prognostic value.Yoo HJ, Hong SH, Kang Y, Choi JY, Moon KC, Kim HS, Han I, Yi M, Kang HS.
* SkeletalRadiol. 2013 Jul;42(7):975-82. MRI characteristics of nodular fasciitis of the musculoskeletal system. Coyle J, White LM, Dickson B, Ferguson P, Wunder J, Naraghi A.
* SkeletalRadiol. 2002 Jan;31(1):9-13. Nodular fasciitis: MRI appearance and literature review. Leung LY1, Shu SJ, Chan AC, Chan MK, Chan CH.
* AJNR Am J Neuroradiol. 2005 Nov-Dec;26(10):2617-23. Nodular fasciitis in the head and neck: CT and MR imaging findings. Kim ST1, Kim HJ, Park SW, Baek CH, Byun HS, Kim YM.
- Elle est située en région cervicale postérieure dans 70 % des cas et moins fréquemment en région dorsale supérieure. Dans 30 % la topographie est extra-nucchale.
- L'âge moyen au diagnostique est d'environ 40 ans
- Prédominance masculine.
- Taille moyenne : environ 3cm
- Association avec le diabète mellitus (44%) ou avec le syndrome de Gardner si localisation extra-nuchale
- hyposignal T1
- hyposignal T2
- composante adipeuse variable
- rehaussement diffus, léger +/- homogène selon la cellularité
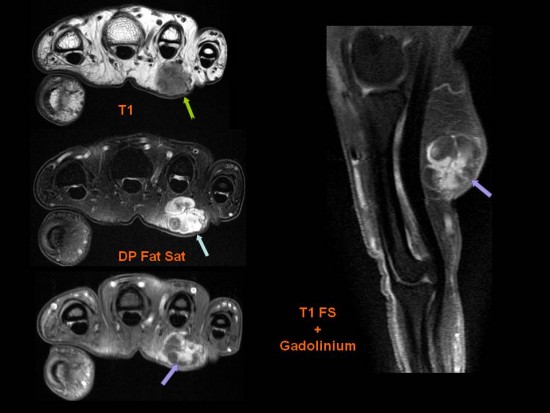
Femme de 40 ans se présentant pour une masse palpable cervicale postérieure droite.
Réalisation d'une IRM (a: axial T1, b: axial T2, c: axial T1 FS après injection de chélate de gadolinium)
Masse de topographie profonde, homogène, en hyposignal T1, hyposignal T2 franc et se rehaussant de façon tardive et hétérogène après injection.
Le fibrome de type nucchal est une tumeur bénigne rare du derme et des tissus mous sous-cutané.
En IRM : le signal est fibreux
Cancer. 1999 Jan 1;85(1):156-63 Nuchal-type fibroma: a clinicopathologic study of 52 cases.
Majoration récente d'une tuméfaction de la face postérieure du bras évoluant depuis plusieurs mois chez une femme de 53 ans.
Volumineux syndrome de masse (75 mm de grand axe) localisé en superficie du muscle Triceps.
La lésion est isointense aux masses musculaires de voisinage en séquence pondérée T1 (flèches blanches), hyperintense en séquence pondérée T2 (petites flèches blanches). Elle se rehausse de façon hétérogène après injection de gadolinium (têtes de flèche blanches).
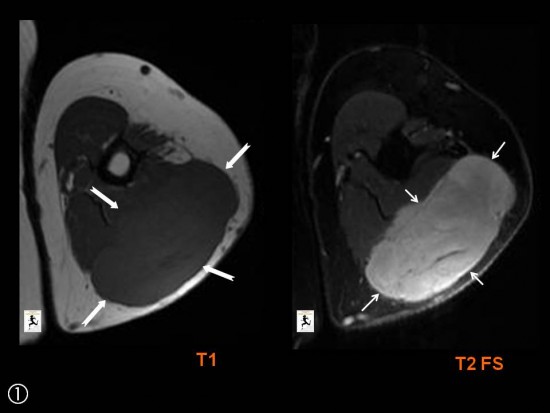
Tuméfaction sensible de la face palmaire de l'annulaire.
Syndrome de masse ovoïde localisé au sein des tissus sous cutanés de la face palmaire de l'annulaire sans réaction inflammatoire de voisinage, hypointense T1 ( ![]() ), hyperintense DP FS (
), hyperintense DP FS ( ![]() ) et avec important rehaussement après injection de gadolinium (
) et avec important rehaussement après injection de gadolinium ( ![]() ). A l'anapath, l'hémangiome était partiellement thrombosé.
). A l'anapath, l'hémangiome était partiellement thrombosé.
Nodule sous-cutané de la région cervicale postérieure adhérant à la peau chez un homme de 45 ans.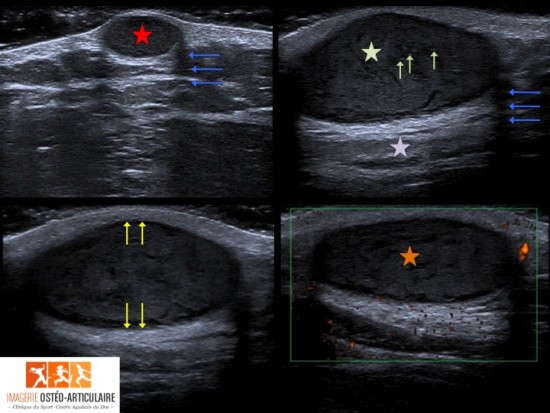
Aspect typique en échographie d’un kyste épidermoïde intra-dermique non compliqué: lésion ovoïde incluse dans le derme (avec amincissement dermique) (flèches jaunes), bien limitée, d’allure kystique (renforcement postérieur (étoile violette), et cônes d’ombre latéraux (flèches bleues)). Le centre apparaît globalement hypoéchogène (étoile verte), hétérogène avec débris de kératine hyperéchogènes (flèches vertes). Pas d’hyperhémie en doppler couleur (étoile orange).
Malghem et al., Echographie des kystes épidermoides sous-cutanés avec correlation histopathologique, Journal de radiologie 2008.
Tuméfaction de la voûte plantaire en regard de l’arche antérieur. Nodule tissulaire hypervacularisé bien limité du tissus sous cutané (![]() ) situé en superficie du fléchisseur du 2ème orteil (
) situé en superficie du fléchisseur du 2ème orteil (![]() ). Correspondance à l’IRM avec rehaussement intense après injection de gadolinium (
). Correspondance à l’IRM avec rehaussement intense après injection de gadolinium (![]() ).
).
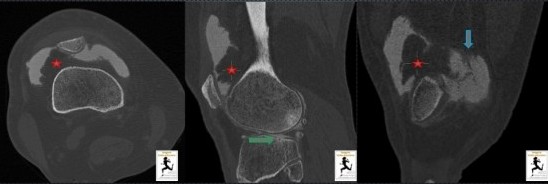
Lésion unique de densité graisseuse (-40 UH, étoile rouge) au niveau du recessus sous quadricipital, au dépens de la synoviale, de découverte fortuite en arthro-TDM lors d'un bilan ménisco-cartilagineux chez un homme de 52 ans.
Cette lésion évoque une tumeur bénigne de type lipome arborescent plutôt qu'une dégénérescence chronique de la synoviale du fait de son aspect focal et nodulaire.
A noter une discrète hypertrophie synoviale réactionnelle (flèche bleue) témoin d'épanchements chroniques à répétition dans ce contexte de chondropathie fémoro-tibiale latérale marquée avec atteinte sous chondrale (flèche verte)
Martins et al. Diagnostic imaging of lipoma arborescens, Skeletal radiology.
Homme 45 ans. Bilan avant amputation.
- MURPHEY M, ARCARA LK, FANBURG-SMITH J. Imaging of musculoskeletal liposarcoma with radiologic-pathologic correlation. Radiographics, 2005 ; 25(5) : 1371-95
- KIND M, STOCK N, COINDRE JM. Histology and imaging of soft tissue sarcomas. Eur J Radiol. 2009 ; 72(1) : 6-15
- TCHERNIN D, AUBERT S, LESAGE A et al. Tumeurs des tissus mous in : COTTEN A. Imagerie musculosquelettique-Pathologies générales. 2e édition. Elsevier Masson, 2013, p. 544-6 (Collection Imagerie Médicale Précis)
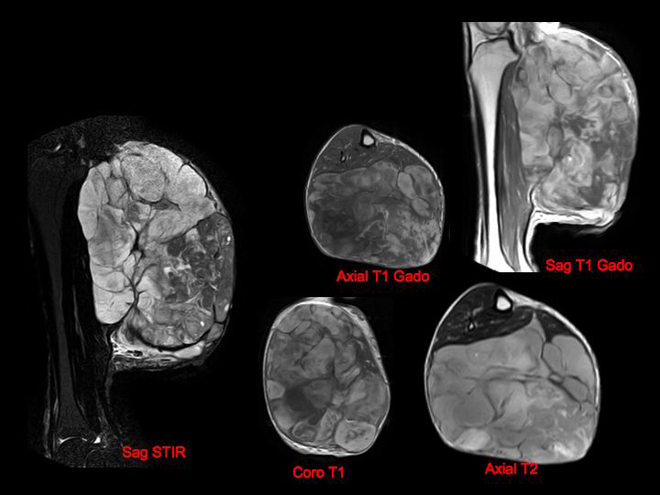
Femme de 50 ans, masse des parties molles de la face postérieure de la cuisse gauche de 20 cm, évoluant depuis 1 an, aggravation de varices du membre inférieur gauche motivant une consultation et des examens complémentaires.
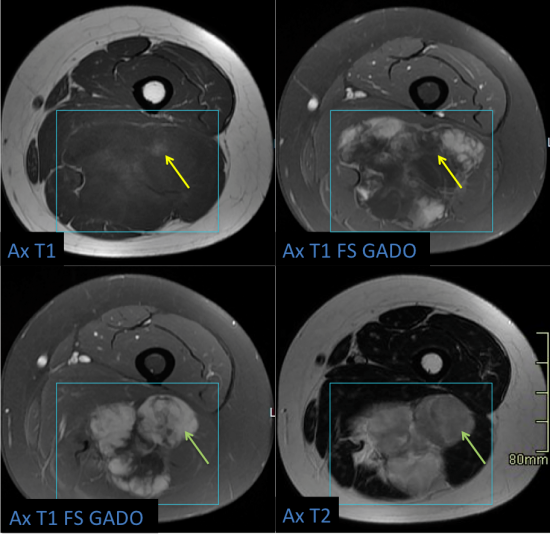
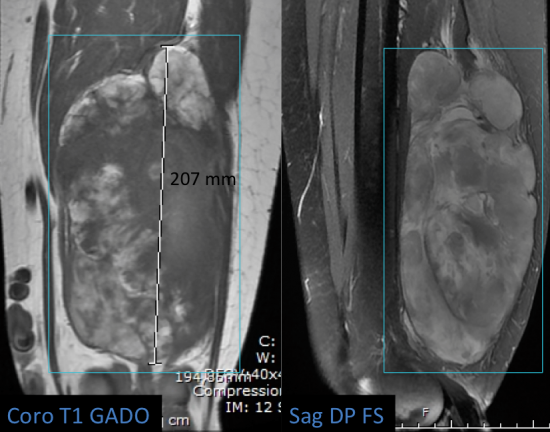
Il s'agit d'une volumineuse masse intermusculaire, aux contours circonscrits, refoulant et comprimant les structures adjacentes, en hyposignal T1 majoritaire avec rares contingents en hypersignal T1 type graisseux s'annulant en Fat Sat (flèches jaunes), en hypersignal T2 très hétérogène moins franc que le signal liquidien (Axial T2), prenant le contraste de façon hétérogène. Il existe notamment un rehaussement des plages pseudo-nodulaires en hypersignal T2 intermédiaire (flèches vertes).
Les biopsies révèlent un liposarcome myxoïde, suspecté sur les caractéristiques IRM de la masse.
Les tumeurs à composante myxoïde sont caractérisées par une matrice pauci-cellulaire associée à une substance composée d’acide hyaluronique, ou de mucus et de substance chondroïde. Ce tissu myxoïde se traduit en IRM par un signal de type liquidien en hyposignal T1 et hypersignal T2, qui se rehausse après injection. Les plus fréquentes sont le liposarcome myxoïde, le myxofibrosarcome, le myxome intra-musculaire et le sarcome fibromyxoïde de bas grade.
Dans notre exemple, le signal en T2 n'est pas typique, il est habituellement plus intense, proche du signal liquidien.
En imagerie et en macroscopie, le liposarcome myxoïde est une tumeur bien limitée, encapsulée. Elle contient du tissu de signal graisseux (<10% de la lésion) dans la majorité des cas, visible sous forme de septa ou de petits nodules, associé au tissu myxoïde, et un rehaussement intense de type variable (périphérique, central, diffus) pouvant être lent quand le grade est intermédiaire. En effet, s’il renferme une proportion élevée de plages de cellules rondes indifférenciées, il est de haut grade et présente un rehaussement plus hétérogène.
Plusieurs microbiopsies percutanées sont nécessaires au diagnostic afin de guider au mieux la prise en charge chirurgicale, après la recherche de lésions secondaires par un bilan d’extension. L’exérèse large est la règle, la radiothérapie peut être utilisée en cas d’excision complète impossible, certaines chimiothérapies ont montré leur efficacité.
CAS CLINIQUE
Patiente de 84 ans, à 9 mois d'une arthroplastie d'épaule gauche consultant pour l'appartition d'une tuméfaction et d'une induration douloureuse en région deltoïdienne gauche, avec limitation de l'amplitude articulaire.
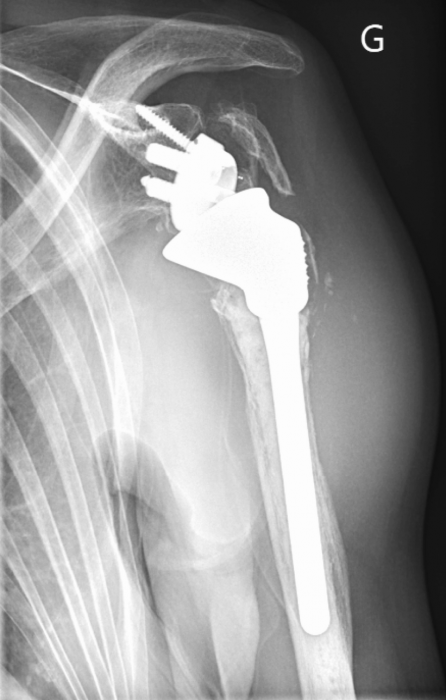
Une radiographie est réalisée dans un premier temps ; l'incidence de face est présentée ci-dessous. On retrouve une prothèse totale d'épaule gauche inversée, cimentée. Il existe des signes de descellement de l'implant huméral métaphysodiaphysaire avec ostéolyse péri-prothétique prédominant en zone 1 et 7 de Sperling aboutissant à un amincissement et une interruption de la corticale. Il s'y associe une fracture péri-prothétique humérale trochiterienne avec calcifications en regard.
Surtout, il existe une volumineuse tuméfaction fusiforme des parties molles en région deltoidienne, en dehors du tiers proximal de l'humérus, de densité hydrique.
Une IRM complémentaire avec injection de chélates de gadolinium est réalisée dans le bilan de cette opacité des parties molles à la radiographie. Les séquences avec suppression de la graisse, artéfactées par le matériel d'arthroplastie, ne sont pas présentées.
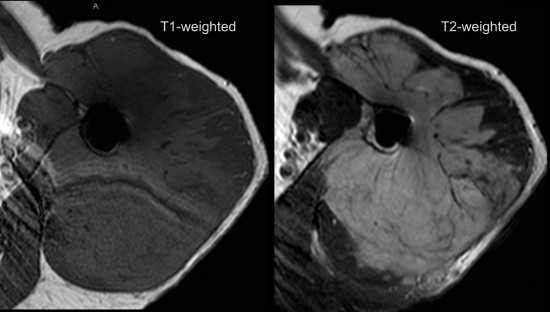
Ci-dessus, des coupes axiales en pondération T1 (à gauche) et T2 (à droite) montrent une masse infiltrante à contours irréguliers avec extension multi-compartimentale contigue avec atteinte circonférentielle péri-humérale à l'origine d'un élargissement du muscle. La lésion est en discret hypersignal T1 comparativement au muscle et franc hypersignal T2 comparativement au muscle avec des contours nets.
Element important, on note sur la séquence T2 à droite une infiltration postérieure au tissu graisseux sous-cutané.
Les séquences pondérées T1 avant (à gauche) et arpès injection (à droite) sont présentées ci-dessous.
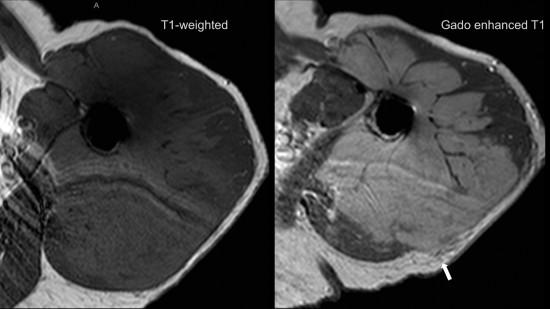
On note un réhaussement significatif diffus et homogène de l'ensemble de la lésion, à contours nets, sans zone de nécrose intralésionelle.
De nouveau, et de manière inhabituelle pour une tumeur musculaire, on note une extension lésionnelle extramusculaire en arrière, à contours plus flous, infiltrant le tissu cellulo-graisseux sous-cutané.
DIAGNOSTIC
La biopsie réalisée confirme le diagnostic de lymphome B diffus à grande cellule musculaire CD20+, Bcl2-.
LYMPHOME MUSCULAIRE PRIMITIF : GENERALITES
Bien que les formes extranodales de lymphome non Hodgkinien soient fréquemment rencontrées (représentant 20 à 30% des LNH), le lymphome musculaire primitif est extrèmement rare (1,4% des LNH). Il s'observe dans la majorité des cas après 60 ans et atteint de manière privilégiée la cuisse et le membre supérieur. Sur le plan anatomopathologique, il s'agit essentiellement de lymphomes non Hodgkiniens de type B à grandes cellules.
Dans notre cas, l'association entre la fracture/descellement humérale et l'apparition du lymphome est très probablement fortuite. Cependant, il est intéressant de constater que plusieurs études (Metzler JP, O'Neil JK, Hosono M) ont montré qu'un antécédent local de traumatisme est un facteur associé au développement d'un lymphome musculaire dans la zone injuriée.
LYMPHOME MUSCULAIRE PRIMITIF : SEMIOLOGIE IRM
L'aspect typique est une masse infiltrante oblongue, allongée dans le sens des fibres musculaires dans trois-quart des cas. L'élargissement des massifs musculaires impliqués est un signe constant.
La tumeur est en iso-signal ou discret hypersignal-T1 comparativement au muscle et en hypersignal T2 intermédiaire (restant moindre que la graisse) avec un réhaussement typiquement diffus et homogène, sans zone de nécrose.
Les signes discriminants, utiles au radiologue sont :
- L'association d'une atteinte musculaire trans-compartimentale contrastant avec l'absence d'atteinte médullaire osseuse (ou la faible importance de celle-ci).
- La présence d'une extension extra-musculaire avec infiltration des tissus graisseux sous-cutanés (voir épaississement de la peau) ce qui semble inhabituel dans les autres tumeurs musculaires. Ce signe intéressant a une sensibilité de 80% dans la série de Chun. Il peut y être associé un épaississement et un rehaussement des fascia superficiels ou profonds.
- La présence de vaisseaux traversant la lésion, visibles dans 85% des cas sous la forme de flow voids ou de structure vasculaires à rehaussement tubulaire.
CONCLUSION
Bien que rare, le diagnosic de lymphome musculaire primitif peut être évoqué devant la présence d'une masse infiltrante extensive pluricompartimentale à rehaussement homogène sans atteinte osseuse médullaire mais avec infiltration de la graisse cutanée adjacente.
REMERCIEMENTS : Remerciements aux Drs. D. Lachatre, Y. Camilleri et F. Fiorenza
REFERENCES
MRI features of skeletal muscle lymphoma. Chun CW and al. AJR 2010
Homme de 61 ans, tuméfaction de la fesse gauche
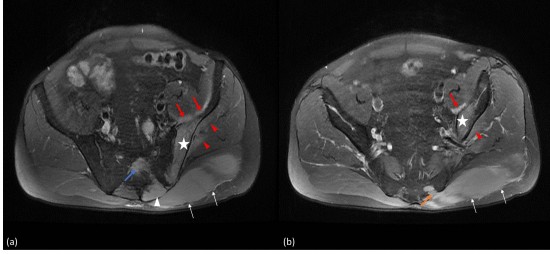
Fig. 1: IRM du bassin en coupes axiales DP Fat Sat.
Hypersignal et infiltration hypertrophique du muscle grand glutéal gauche (flèches blanches; a, b). Extension aux muscles paravertébraux gauches (tête de flèche blanche, a), au 4ème trou sacré gauche (flèche orange, b) avec une atteinte centrale de la 2ème pièce sacrée (flèche bleue, a).
Lésion en hypersignal de l’aile iliaque gauche (étoiles; a, b) avec atteinte par contiguité du muscle iliaque en avant (flèches rouges; a, b) et des muscles petit et moyen glutéaux (têtes de flèches rouges; a, b).
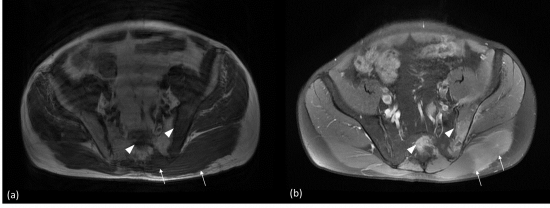
Fig. 2: IRM du bassin en coupes axiales pondérées en T1 sans (a) et avec injection de gadolinium (b). Hypertrophie par infiltration tumorale des muscles grand glutéal et paravertébraux gauches (a, flèches blanches). Hyposignal T1 du centre de la 2ème pièce sacrée et de l’aile iliaque gauche (a, têtes de flèches blanches) par remplacement médullaire d’origine tumorale. Rehaussement de ces lésions sur la séquence pondérée en T1 avec injection de gadolinium (b).
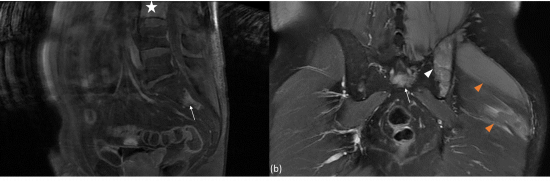
Fig. 3 : IRM du bassin en pondération T1 après injection de gadolinium en coupe sagittale (a) et coronale (b). Lésions prenant le contraste de la 2ème pièce sacrée (flèches blanches; a, b), de l’aile iliaque gauche (tête de flèche blanche; b) et du muscle grand glutéal gauche (têtes de flèches oranges; b). Lésion à distance de la 3ème vertèbre lombaire avec une prise de contraste de l’ensemble de son corps vertébral (étoile blanche; a).
• Ces lésions musculo-osseuses multiples et pluri-focales nous font évoquer de principe une origine métastatique.
• Hors un des cancers qui métastase le plus au niveau de l’os est la prostate (68% dans une série autopsique, Galasko et al., The anatomy and pathways of skeletal metastases, 1981)
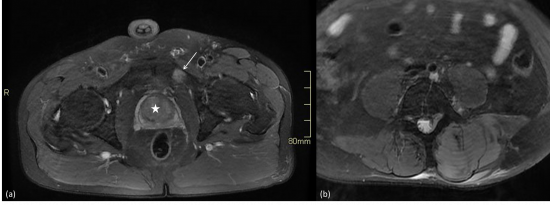
Fig. 4 : IRM du bassin en pondération DP fat sat en coupe axiale (a, b).
Pas d’anomalie morphologique ou de signal prostatique significative visible dans les limites des séquences réalisées (étoile blanche). Absence d’adénomégalie lombo-aortique (b) qui pourrait être en faveur d’une origine tumorale pelvienne.
Noter la lésion en hypersignal de la branche ischio-pubienne gauche (flèche blanche, a).
Une biopsie musculaire est réalisée retrouvant une origine lymphomateuse de type B.
• Conclusion :
• Atteinte osseuse pluri-focale témoignant de la dissémination hématogène avec importante extension aux parties molles adjacentes (contraste avec son caractère peu symptomatique).
• Apparaît en hyposignal T1 (infiltration lymphomateuse de la médullaire osseuse), en hypersignal DP Fat Sat avec une importante prise de contraste.
• L’atteinte osseuse est fondamentale à rechercher car elle classe le lymphome en stade IV de la classification d’Ann Arbor.
(1) Kwee TC, de Klerk JM, Nievelstein RA . Imaging of bone marrow i ment in lymphoma : state of the art and future directions . Scientific World Journal 2011 ; 11 : 391–402 .
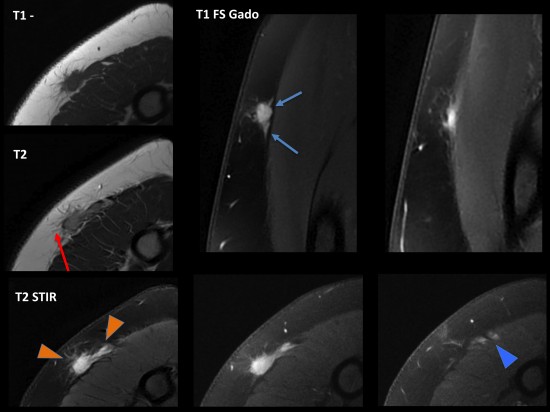
Syndrome de masse de la face médiale du bras
IRM: iso-intense en pondération T1, hyperintense en pondération T2 se réhaussant après injection de gadolinium et en rapport avec un lymphome malin non hogkinien.
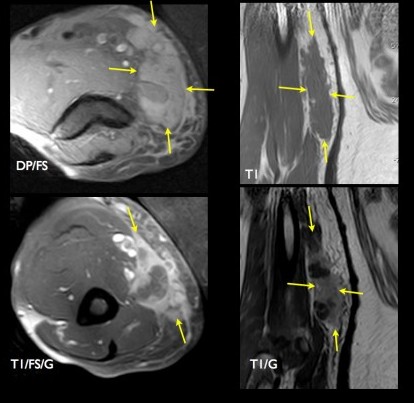
Jeune homme présentant des douleurs de l'avant-bras, survenant à l'effort et apparues à la suite d'un traumatisme indirect.
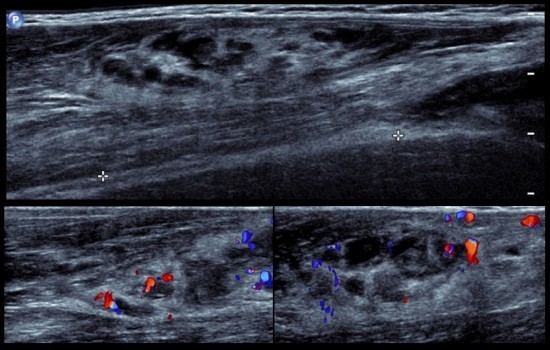
Echographie: Syndrome de masse hétérogène, bien limité de la face antérieure de l'avant-bras.
Flux lents aux doppler couleur.
IRM: présence d'un syndrome de masse entre les muscles fléchisseurs communs superficiels et profonds des doigts apparaissant en isosignal T1 et hypersignal T2. Important réhaussement après injection de gadolinium.
IRM dynamique (3D-Tricks): réhaussement progressif au temps artériel tardif de la malformation veineuse à partir d'une artère médiane.
Tuméfaction sensible de la face postéro médiale de la jambe.
Syndrome de masse tissulaire bien limité (flèches blanches) à composante kystique (petites flèches blanches) localisé au sein des tissus sous cutanés de la loge postéro médiale de la jambe avec hypervascularisation modérée au doppler couleur (têtes de flèche blanches).
A l'IRM, la lésion est hypointense en T1 (flèches noires) et franchement hyperintense en T2 retrouvant la composante liquidienne.
Il n'a pas été retrouvé de façon formelle un "branchement nerveux" que ce soit à l'échographie ou en IRM. C'est l'analyse histologique qui a posé le diagnostic.
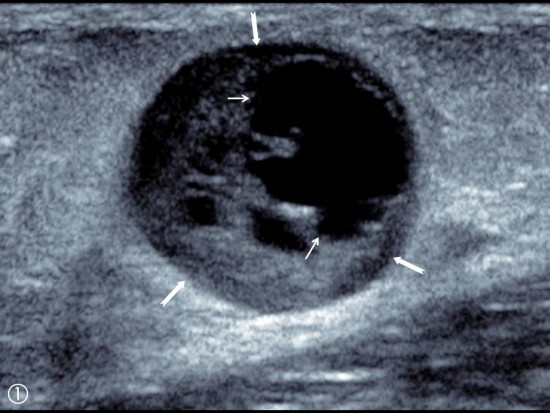
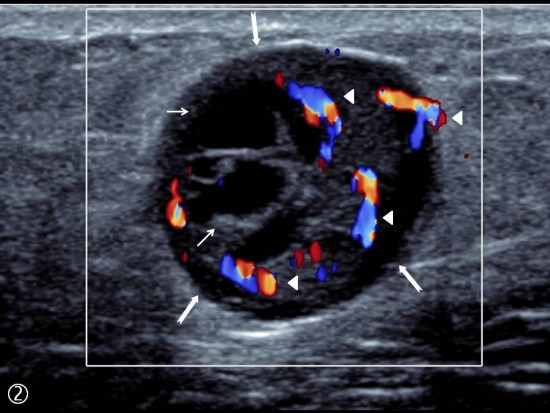
Patiente de 80 ans adressée en échographie pour douleur et tuméfaction du versant latéral de la face plantaire du pieds droit.
On retrouve une image située a la face plantaire du 4ème espace inter métatarsien, ovalaire hypoéchogène homogène et bien limitée, centimétrique, et qui semble centrée sur une structure linéaire de part et d'autre (flèches blanches). Il existe un renforcement des structures postérieur (étoile blanche). Le passage de la sonde reproduit les douleurs de la patiente à type de décharge électrique.
L'IRM réalisée dans les suites retrouve sur les séquences axiales et sagittales DP FatSat la lésion ovalaire apparaissant en franc hypersignal pseudo kystique, et retrouve un raccordement de la lésion au nerf inter digito plantaire du 4ème espace intermétatarsien (flèches blanches).
Sur les séquences pondérées en T1 lésion en iso-hyposignal T1 associée à la présence d'une fine couche de graisse périlésionnelle réalisant le signe de la couronne (flèche rouge).
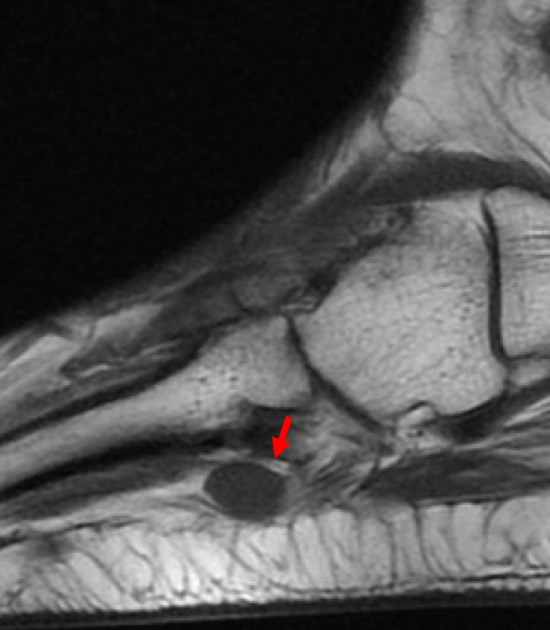
Après injection de gadolinium il existe un franc rehaussement de la lésion.
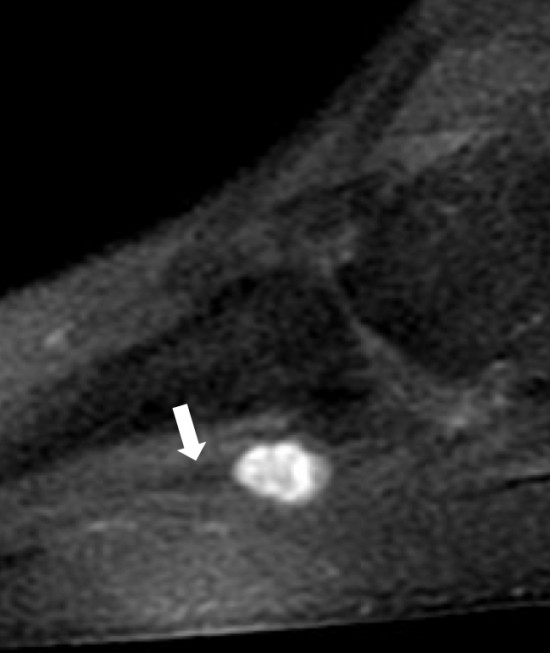
Conclusion: schwannome du nerf inter digito plantaire du 4ème espace du pied droit.
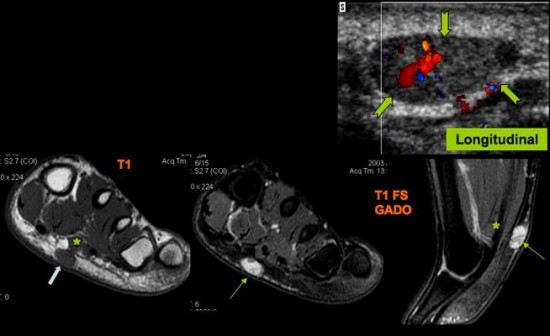
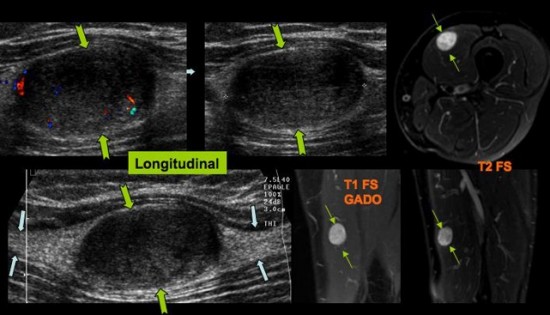
Tuméfaction douloureuse de la cuisse.
Lésion tissulaire encapsulée avec discrète hyperhémie (![]() ) « branchée » sur le nerf du muscle vaste médial (
) « branchée » sur le nerf du muscle vaste médial (![]() ), branche du nerf crural. Correspondance à l’IRM (
), branche du nerf crural. Correspondance à l’IRM (![]() ).
).
Homme de 40 ans présentant des douleurs et paresthésies de la face postérieure du genou gauche.
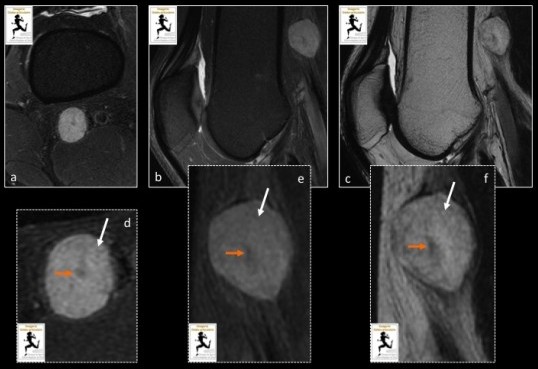
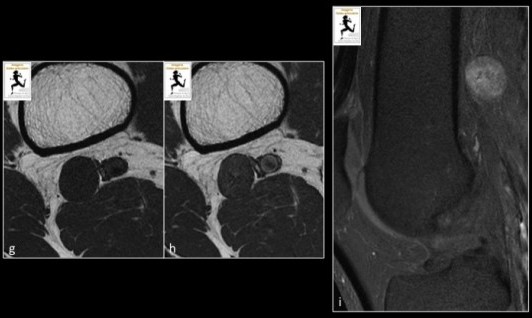
IRM du genou gauche avec séquences axiale (a) et sagittale (b) DP fat sat, sagittale T2 (c) :Lésion de 20 mm centrée sur le nerf sciatique, en amont de la bifurcation, dont la topographie (nerf entrant et sortant de la tumeur, position discrètement excentrée par rapport à l'axe du nerf), les caractéristiques morphologiques (aspect ovalaire, bien limité), et de signal (hypersignal T2 en périphérie témoignant d’une composante myxoide (flèche blanche) avec un hyposignal central réalisant le signe de la « cible » (flèche orange)) sont typiques d’une tumeur des gaines périphériques, notamment d’un Schwannome.
Les séquences avec injection de produit de contraste ( (T1 sans (g) et après (h) injection de gadolinium, T1 FS après injection de gadolinium (i) montrent un rehaussement modéré de la lésion.
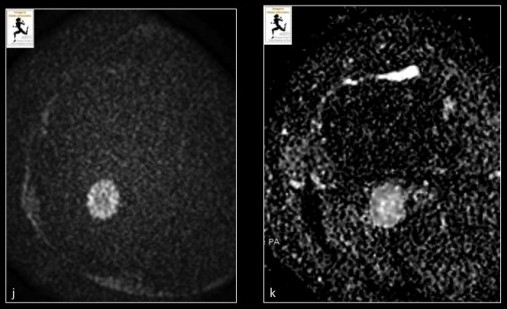
La séquence de diffusion (b=1000 s/mm2) (j) avec cartographie ADC (k), montre une restriction de diffusion prédominant en périphérie de la lésion témoignant d’une hypercellularité.
Anne Cotten, Imagerie musculosquelettique : Pathologies locorégionales, Masson.
B. Dallaudière et al. Diffusion-weighted MR imaging in musculoskeletal diseases: Current concepts. Diagnostic and Interventional Imaging 2015.
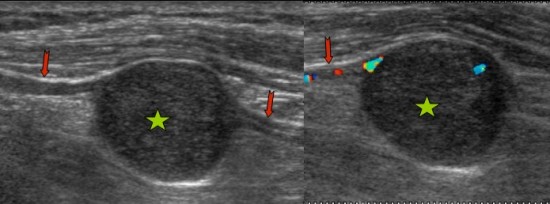
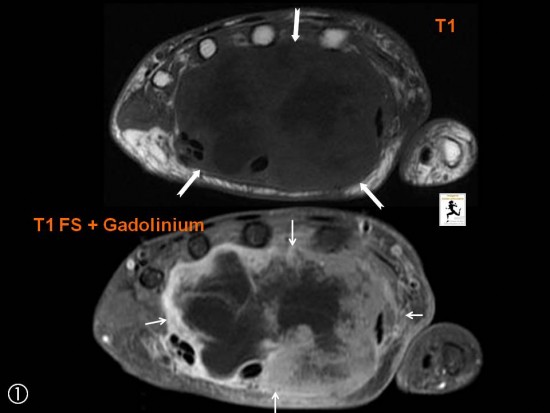
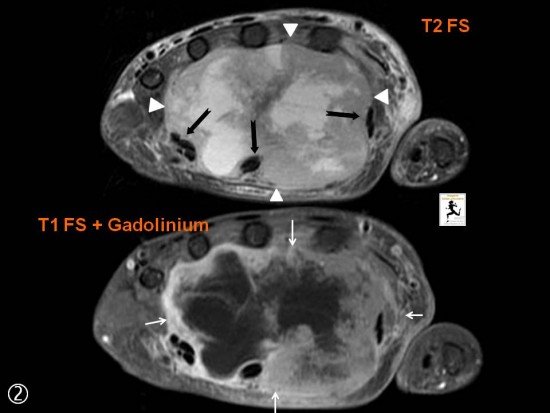
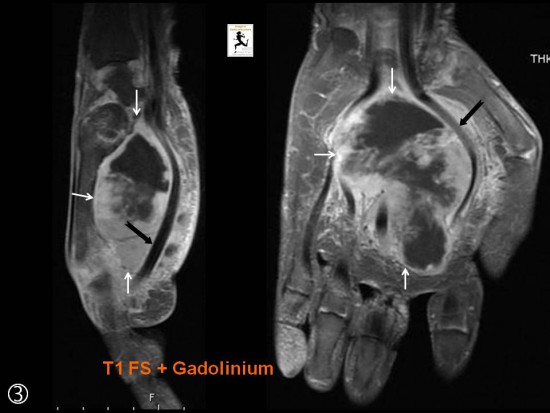
Tuméfaction douloureuse de la paume de la main s'étant majorée de façon récente chez une femme de 76 ans.
Volumineuse masse para-articulaire multiloculée avec septas et composante liquidienne nécrotique occupant la totalité de la paume de la main.
Hypointense en T1 (grandes flèches blanches), hyperintense en T2 (têtes de flèche blanches), la lésion se rehausse de façon franche après injection de gadolinium (petites flèches blanches). Elle refoule les tendons fléchisseurs (grandes flèches noires) et lamine le nerf médian (non visualisé).
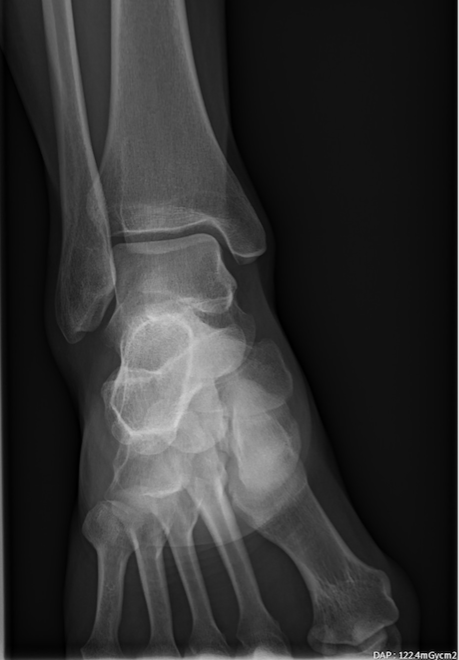
Patiente de 29 ans se présentant pour tuméfaction sous malléolaire latérale de la cheville droite avec sensation de gêne. Pas de notion de traumatisme ancien ou récent de la cheville droite.
On réalise un premier bilan radiologique/échographique :
L'examen met en évidence :
A la radiographie :
- pas d'érosion osseuse
- pas d'anomalie
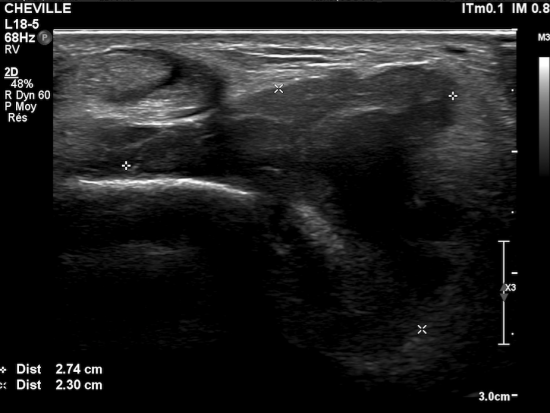
A l'échographie :
-épanchement liquidien de la sous-talienne postérieure communiquand avec le sinus du tarse
-synoviale épaisse, masses tissulaires échogènes hétérogènes
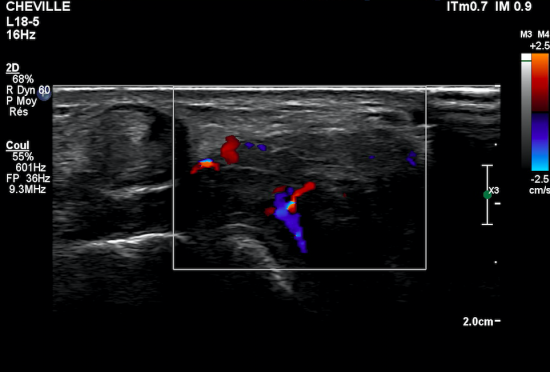
-hyperhémie de la synoviale et des masses tissulaires en Doppler Couleur
On complète l'examen par une IRM injectée de la cheville :
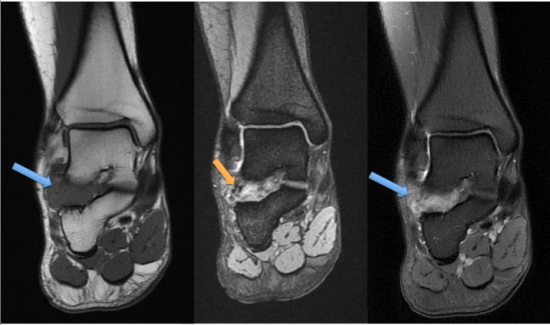
IRM de la cheville, séquences coronales T1, T2* et DP FS Propeller, mettant en évidence un syndrome de masse comblant le sinus du tarse, à point de départ de l'articulation sous talienne postérieure. Il s'agit d'une masse ovoïde bien limitée (flèches bleues), apparaissant en isointense en T1, présentant un signal T2 intermédiaire et des asignaux punctiformes en écho de gradient correspondant à des dépôts d'hémosidérine (flèche orange).
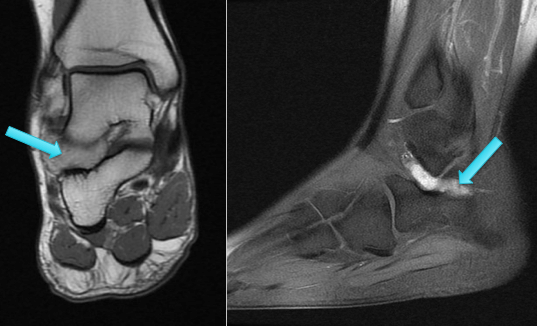
IRM (suite) : séquences T1 coronales après injection de Gadolinium, séquences sagittales T1 FS Gado mettant en évidence un réhaussement modéré et homogène (flèches bleues) de l'ensemble de la masse tissulaire comblant le sinus du tarse.
Synovite villonodulaire pigmentée (SVNP) focale, les points clés :
Pathologie du sujet jeune (pic de fréquence entre 30 et 50 ans).
Il s'agit d'une tumeur à cellules géantes ténosynoviale qui se développe au dépend de la synoviale articulaire. Il existe une forme localisée et une forme diffuse (hyperplasie synoviale de l'ensemble de l'articulation).
Clinique : tuméfaction articulaire (atteinte monoarticualaire), gêne fonctionnelle, évolution lente et épisodique.
La SVNP focale est 4 fois moins fréquente que la forme diffuse. L'IRM représente l'imagerie de choix pour objectiver une masse ovoïde, bien limitée, de petite taille, isointense ou hyperintense au muscle en T1 et relativement hétérogène mais globalement hypointense en T2 (hémosidérine). Cependant, elle est volontiers faiblement pigmentée (fins dépôts d'hémosidérine donc l'hyposignal est majoré en écho de gradient : " Blooming artefact"). La prise de contraste après injection est modérément intense mais s'observe dans 100% des cas.
La prise en charge repose sur la résection chirugicale qui doit être la plus totale possible (faible risque de récidive contrairement à la forme diffuse).
Bibliographie :
Masih S, Antebi A. Imaging of pigmented villonodular synovitis. Semin Musculoskelet Radiol. 2003;7 (3): 205-16. doi:10.1055/s-2003-43231 - Pubmed citation
Murphey MD, Rhee JH, Lewis RB et-al. Pigmented villonodular synovitis: radiologic-pathologic correlation. Radiographics. 28 (5): 1493-518. doi:10.1148/rg.285085134 - Pubmed citation
Saxena A, Perez H. Pigmented villonodular synovitis about the ankle: a review of the literature and presentation in 10 athletic patients. Foot Ankle Int. 2005;25 (11): 819-26. Pubmed citation
Site internet : radiopaedia. org
Imageries musculo-squelettiques : Pathologies locorégionales - A. Cotten
CAS
Jeune femme de 17 ans, sans antécédent notable, présentant une tuméfaction progressivement croissante de la face postérieure de la racine de cuisse gauche. Pas de contexte traumatique. Echographie non contributive.
Un complément d’imagerie par IRM est réalisé :
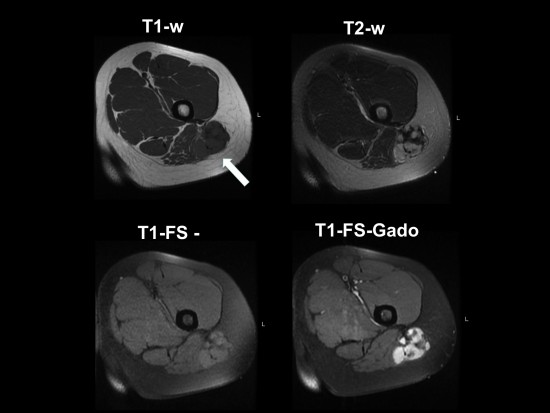
L’IRM montre une lésion unique de la face postérieure et proximale de cuisse gauche, sous-aponévrotique, dans la loge postérieure de cuisse, intramusculaire envahissant la face externe du muscle grand fessier gauche (flèche blanche).
Elle mesure 5cm de plus grand axe.
Elle présente un signal augmenté en T2 par rapport au muscle, un iso-signal T1 par rapport au muscle, un rehaussement marqué et homogène après injection de Gadolinium. Il n’est pas vu de nécrose, de saignement, de composante myxoide ou nécrotique, ni d’envahissement osseux, vasculaire ou aponévrotique.
Ses contours sont polylobés et bien limités.
Il n’y a pas d’œdème périlesionnel.
Devant l’absence d’éléments spécifiques en imagerie, une biopsie échoguidée est réalisée. L’analyse anatomopathologique rapporte le diagnostic de tumeur desmoide intramusculaire en phase active.
DISCUSSION
Les tumeurs desmoides sont des tumeurs fibreuses bénignes des parties molles d’évolution lente et à potentiel d’agressivité uniquement locale.
Trois formes sont décrites :
- Forme abdominale : typiquement chez la femme jeune lors d’une grossesse, ou dans les suites d’un geste chirugical, d’un traumatisme, de radiothérapie…
- Formes extra-abdominales : épaule (20%), paroi thoracique (15%), cuisse (12%)…
- Formes intra-abdominales (pelvienne, mésentérique, rétropéritonéale)
Les tumeurs desmoides sont le plus souvent uniques et sporadiques. Toutefois, les tumeurs desmoides de formes intra abdominales peuvent s’intégrer dans le syndrome de Gardner, associant polypose adénomateuse familiale, ostéomes crâniens et maxillaires, anomalies dentaires, fibromes du cuir chevelu, des épaules, des bras et du dos.
Imagerie
L’imagerie de choix est l’IRM avec des séquences T1, T2, avec saturation de graisse, et injection de chélates de gadolinium.
Typiquement, la tumeur présente des berges spiculées, expansives et rétractiles sur les tissus et fascias environnant. Elle infiltre les muscles et les tissus. Elle peut s’étendre le long de fascias donnant un ‘tail sign’, signe rare par ailleurs, aussi retrouvé dans les myxofibrosarcomes et les fasciites nodulaires.
Le signal est souvent hétéréogène et variable selon la phase d’activité de la tumeur :
-hyperintense et se rehaussant en cas de tumeur active, croissante, cellulaire
-hypointense en T1 et en T2 en cas de forme chronique, faiblement cellulaire, très fibreuse.
Des calcifications sont rares mais possibles.
Il n’y a pas de nécrose, de saignement, de nécrose ou de composante myxoide.
Il est essentiel de préciser :
- l’existence de nodules satellites car ils sont fréquemment impliqués dans les récidives
- un rehaussement après injection, car il témoigne d’une activité de la tumeur.
Diagnostic
Le diagnostic est confirmé par une biopsie avec examen anatomopathologique.
En histologie : elle correspond à une prolifération de fibroblastes et myofibroblastes bien différenciés dans une trame de tissus collagène. En immunohistochimie, on retrouve l’expression de cellules musculaires à savoir d’actine, vimentine, desmine, e l’absence de CD34. Deux mutations sont recherchées : du gène CTNNB1 codant pour la beta catenine (présente dans 85% des cas), et APC dont certaines mutations sont responsables impliquées dans la polypose adénomateuse familiale et le syndrome de Gardner.
Prise en charge
La prise en charge doit prendre en compte le risque de récidive en cas de résection chirurgicale (30-40%). Des alternatives peuvent être proposées : chimiothérapies, inhibiteur de tyrosine kinase, hormonothérapie, radiothérapie, cryoablation en radiologie interventionnelle.
Une surveillance régulière, clinique et IRM tous les 3 à 6 mois, doit être programmée
Le risque de rechute locale est estimé à 70%.
REFERENCES
* Cotten et al. Imagerie musculosquelettique : Pathologies générales. 2ième édition, 2013. Edition Elsevier Masson
* Shinagare AB1, Ramaiya NH, Raut CP et al. A to Z of desmoid tumors. AJR Am J Roentgenol. 2011 Dec;197(6)
* http://www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=FR&Expert=873
* Murphey MD1, Ruble CM, Miettinen M et al. From the archives of the AFIP: musculoskeletal fibromatoses: radiologic-pathologic correlation. Radiographics. 2009 Nov;29(7):2143-73.
* Escobar C1, Munker R, Burton GV et al. Update on desmoid tumors. Ann Oncol. 2012 Mar;23(3):562-9.
* Schmitz JJ1, Schmit GD1, Morris JM1 et al. Percutaneous Cryoablation of Extraabdominal Desmoid Tumors: A 10-Year Experience. AJR Am J Roentgenol. 2016 Jul;207(1):190-5.
Nous remercions le Dr Denis JACOB (Imagerie Ostéoarticulaire DOLE, France) pour son cas.
Femme de 32 ans (manipulatrice à l'IRM), ayant découvert un an après sa deuxième grossesse, un nodule indolore para sagittal gauche ne franchissant pas la ligne médiane.
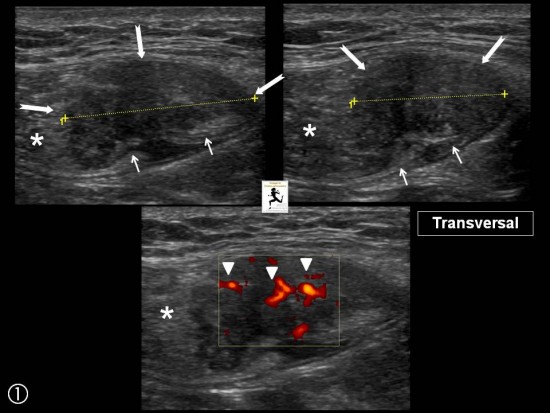
A l'échographie, il s'agit d'un nodule (flèches blanches) mesurant 19 x 15 mm accolé à l'aponévrose postérieure au sein du muscle droit de l'abdomen (*) gauche. Notez la zone fibreuse postérieure (petites flèches blanches) et les contours flous par endroits.
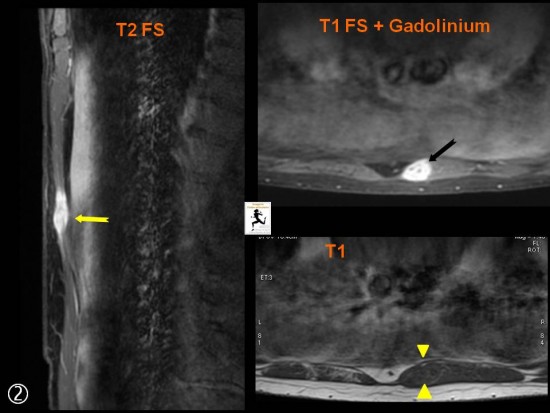
A l'IRM syndrome de masse bien limité, hypointense en T1 (têtes de flèche jaunes), Hyperintense en T2 (flèche jaune) et se rehaussant après injection de gadolinium (flèche noire).
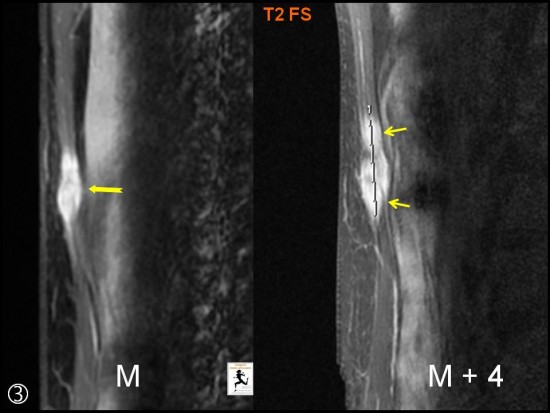
Contrôle à 4 mois : nette augmentation de la taille après biopsie (petites flèches jaunes).
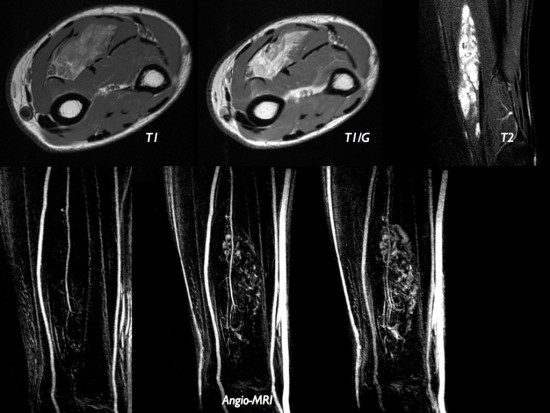
Patient de 34 ans présentant une tuméfaction peu douloureuse de l'avant-bras évoluant depuis plusieurs mois.
IRM: présence d'un syndrome de masse (étoile verte) polylobée en isosignal T1, hypersignal T2 avec prise de contraste significative après injection de gadolinium. Pas de zone de nécrose. Noter la rupture corticale et l'atteinte de la diaphyse radiale. Il existe une déviation antérieure des structures vasculo-nerveuses interosseuses antérieures.
Angio-IRM dynamique: prise de contraste progressive et cartographie artérielle pré-thérapeutique.
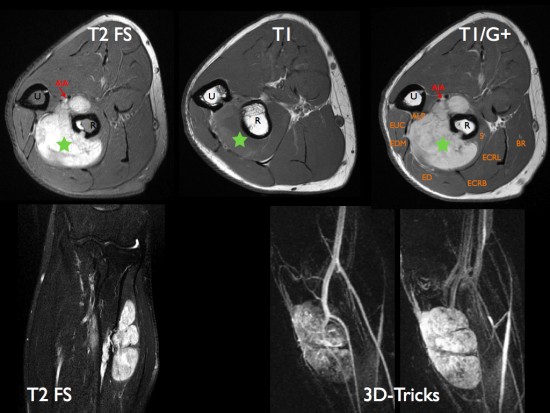
Diagnostic de tumeur fibreuse solitaire à l'examen histologique et immuno-histochimique. Compte-tenu de l'invasion ossseuse, un traitement médical est proposé en première intention.
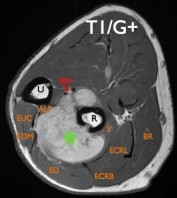
R: radius, U: Ulna
APL: Abductor Pollicis Longus (Long Abducteur du Pouce), EUC: Extensor Carpi Ulnaris (Extenseur Ulnaire du Carpe), EDM: Extensor Digitorum Minimi (Extenseur propre du V), ED: Extensor Digitorum (Extenseur commun des doigts) , ECRB: Extensor Carpi Radialis Brevis (Court Extenseur Radial du Carpe), ECRL: Extensor Carpi Radialis Longus (Long Extenseur Radial du Carpe), S: Supinator (Supinateur), BR: Brachialis Radialis.
AIA: Artère Interosseuse Antérieure.