Rachis | Parthologies inflammatoires
Patiente de 40 ans adressée pour un bilan de spondylathrite ankylosante.
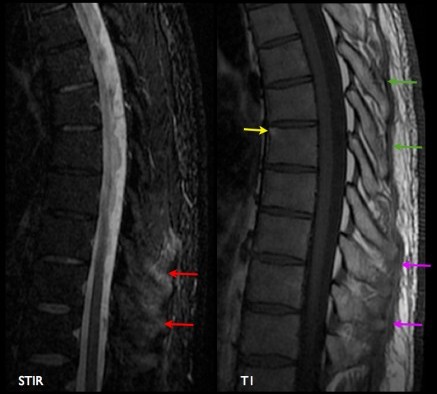
Rachis dorsal: coupes sagittales en pondération T1 et STIR montrant une enthésite au niveau thoracique bas: hypersignal STIR des épineuses (flèches rouges). Le ligament supra-épineux est normal au niveau throacique haut (flèches vertes) et épaissi mais peu inflammatoire au niveau thoracique bas (flèches roses). Involution adipeuse d'un coin vertébral antéro-supérieur (flèche jaune) pouvant rentrer dans le cadre d'une séquelle de spondylite.
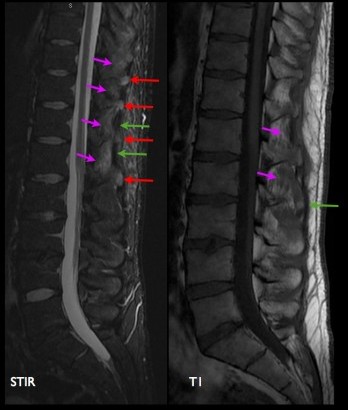
Rachis lombaire: coupes sagittales en pondération STIR et T1. Ligament interépineux inflammatoire (flèches roses), ligament supra-épineux (flèches vertes) de signal conservé. Aspect inflammatoire des épineuses (flèches rouges).
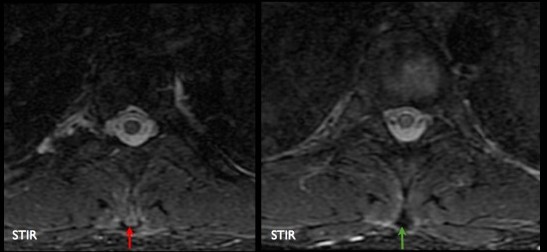
Coupes axiales en pondération STIR: ligament supra-épineux de signal sub-normal (flèches vertes). Réaction inflammatoire (enthésite) des épineuses (flèches rouges).
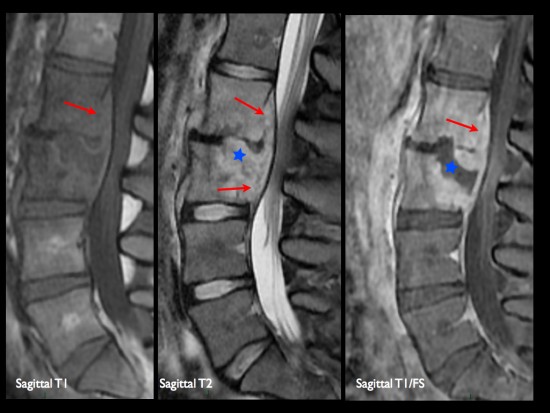
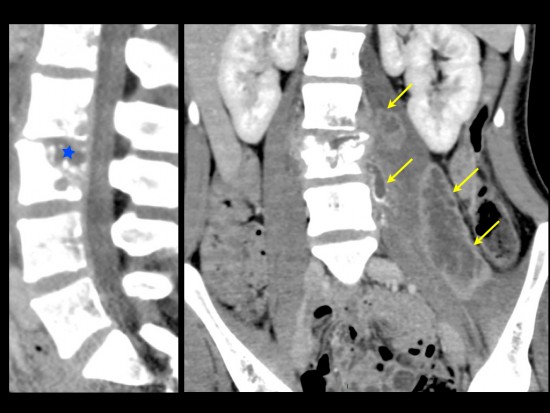
Homme de 52 ans. Douleurs lombaires et syndrome inflammatoire biologique.
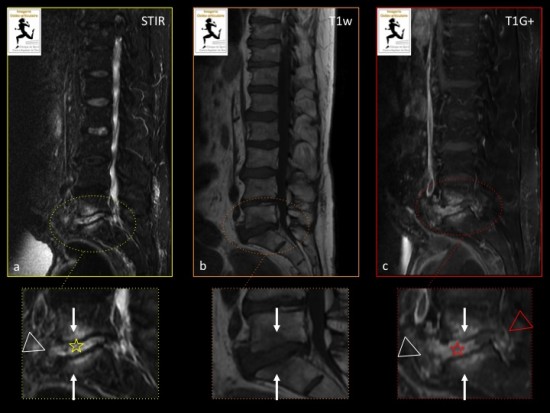
L’IRM du rachis lombaire (séquences sagittales STIR (a), T1 (b) et T1 FS après injection de gadolinium(c)) montre un aspect typique de spondylodiscite à pyogène avec : une spondylite L5-S1 de la moitié antérieure des plateaux vertébraux (hypersignal STIR, Hyposignal T1, rehaussé après injection de gadolinium, flèches blanches), une discite (en hypersignal horizontal STIR (étoile jaune), rehaussée après injection de gadolinium (étoile rouge)) avec un aspect estompé de la lame osseuse sous-chondrale antérieure, une inflammation des tissus mous pré-vertébraux (tête de flèche blanche) sans collection organisée, et une discrète épidurite de contiguïté (tête de flèche rouge) sans abcès épidural.
Anne Cotten, Imagerie musculosquelettique : Pathologies Générales, Masson.
Patient de 60 ans adressé pour bilan de dorsalgies.
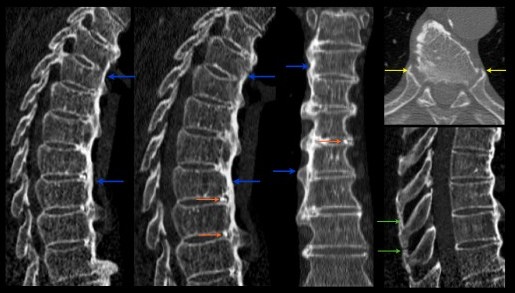
Scanner:
- Hyperostose vertébrale thoracique diffuse associant coulée osseuse hyperdense (flèches bleues), à contours nets et prédominant au niveau antérolatéral droit.
- Calcifications antérieures des espaces intersomatiques (flèches oranges).
- Ossifications du versant proximal des côtes (flèches jaunes) et du ligament interépineux (flèches vertes).
Respect de la hauteur des espaces intersomatiques, du canal rachidien et des articulations interapophysaires postérieures.
Critères de Resnick:
1. Calcification ou ossification le long du bord antéro-latéral d'au moins 4 vertèbres consécutives.
2. Respect de la hauteur des espaces intersomatiques du segment atteint. Pas de signe de discopathie dégénérative (ou mineurs).
3. Pas d'ankylose interaophysaire postérieure. Pas d'érosion, de sclérose ou d'ankylose des articulations sacro-iliaques.
Clinique: altération de l'état général avec lombalgies chez une patiente jeune d'origine africaine.
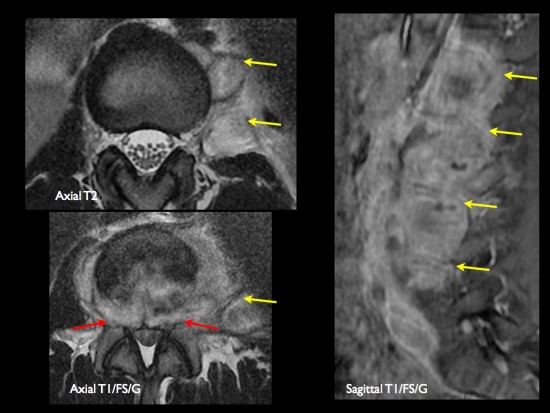
IRM: présence d'un abcés à point de départ discal (étoile bleue) s'étendant dans le corps vertébral apparaissant en hyposignal T1, hypersignal T2 se réhaussant après injection de gadolinium et d'étandant au niveau épidural (fèches rouges).
IRM: coupes axiales en pondération T2 montrant la diffusion de la collection au niveau des parties molles et notamment au sein du muscle iliaque gauche (flèches jaunes).
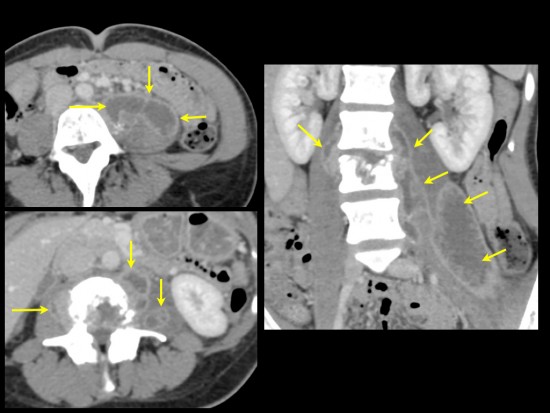
TDM: reconstructions coronales et sagittales en fenêtres osseuse montrant une importante ostéolyse de L3 à contours irréguliers plus marquée au niveau du plateau vertébral supérieur et du mur postérieur (étoile bleue).
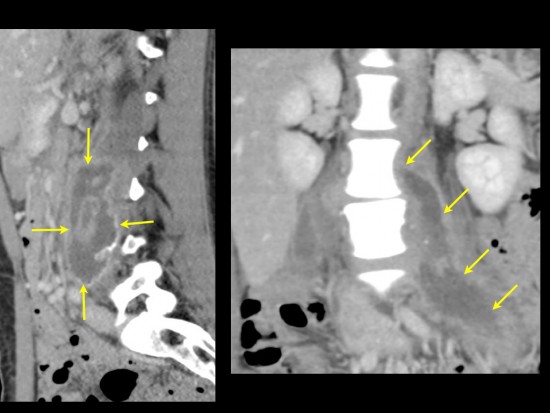
TDM avec injection de produit de contraste iodé: reconstructions montrant la présence de collections infectieuses au niveau des muscles psoas bilatérales prédominant à gauche. La présence de fines calcifications peut se dissuter à la partie basse, médiale et postérieure de la principale collection à gauche.
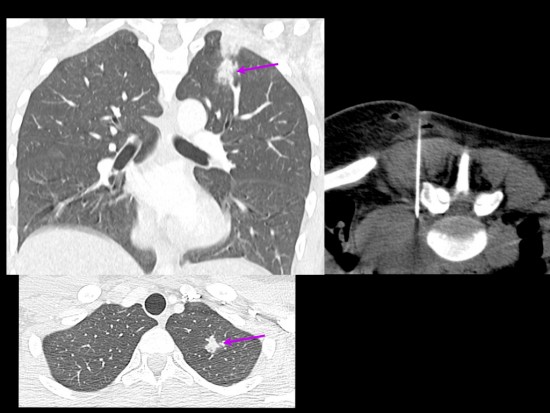
Devant le contexte, l'altération de l'état général et les anomalies rachidiennes précedemment décrites, une TDM thoracique est réalisée et retrouve une opacité à type de condensation alvéolaire des segments apical et dorsal du lobe supérieur gauche évocatrice d'une tuberculose pulmonaire associée. Une ponction à l'aiguille a été réalisée au sein des collections du muscle psoas gauche et a permis de confirmer l'origine tuberculeuse.
 En l'absence de déformation rachidienne secondaire (en cyphose), il n'y a pas eu de traitement chirurgical et un traitement médical par quadrithérapie a été entrepris.
En l'absence de déformation rachidienne secondaire (en cyphose), il n'y a pas eu de traitement chirurgical et un traitement médical par quadrithérapie a été entrepris.
Remerciements à Benjamin Dallaudière.
Homme de 62 ans aux antécédents de spondylodiscite T11-T12 se présente pour troubles vésico-sphinctériens depuis 3 mois.
A l'IRM, on visualise une ankylose complète de T11-T12, séquellaire de la spondylodiscite, entraînant une cyphose régionale marquée. Cette ankylose est responsable d'une compression médullaire chronique avec net amincissement médullaire. En pondération T1, il existe des remaniements mécaniques graisseux de type MODIC 2.

Technique: Coupes sagittales et axiales en pondération T2, coupes sagittales en pondération T1.
Patiente de 40 ans présentant un syndrome infectieux dans les suites d'une discectomie.
IRM: lésions érosives des plateaux vertébraux (flèches blanches) associées à un oedéme des corps vertébraux (flèches rouges). Discite visible en hypersignal T2 et après injection de gadolinium (flèches jaunes).
Prise de contraste circonférentielle des parties molles après injection de gadolinium (flèches bleues).
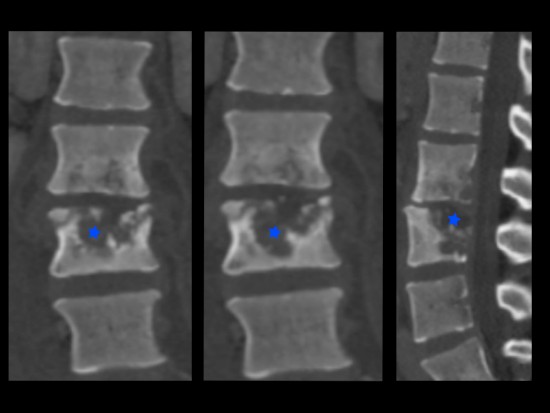
Bilan de lombosciatalgie. TDM montrant la présence d'une calcification volumineuse (flèches jaunes) de contenu homogène au sein du nucleus pulposus du disque L4/L5 secondairement migrée au sein d'une hernie discale médiane et postéro-latérale. 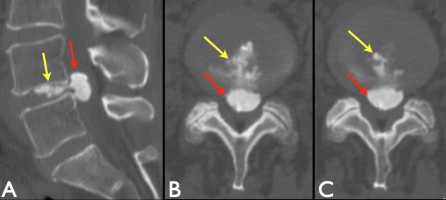
Homme de 65 ans présentant une polyradiculopathie chronique d’intensité croissante. Antécédent de SPA évoluant depuis 30 ans traitée par AINS.
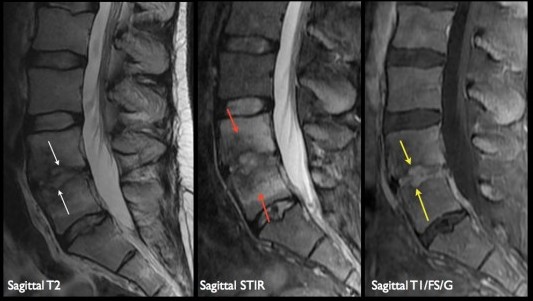
L’IRM du rachis lombaire retrouve des aspects de SPA vieillie avec ankylose rachidienne (colonne « bambou » en figure 1a) liée à une ossification du ligament longitudinal antérieur (trait violet) mais également une ossification du disque inter-somatique (étoile rouge) et du ligament inter-épineux (étoile bleue). On note une ectasie diverticulaire du sac dural (flèches en pointillés, figure 1b) avec scalloping du mur vertébral postérieur(têtes de flèches rouges) et l’absence d’inflammation active.
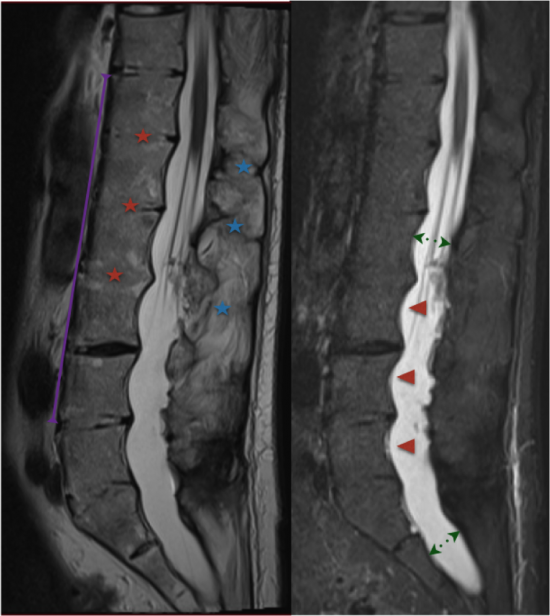
figure 1a figure 1b
Le sagittal T1(figure 2a) montre un remplacement graisseux des coins vertébraux séquellaire (tête de flèche rouge) et l’absence anormale de graisse épidurale. Le T1 injecté avec saturation de graisse (figure 2b) montre une érosion des coins vertébraux (tête de flèche rouge) et un réhaussement des racines de la queue de cheval compatible avec une arachnoidite.
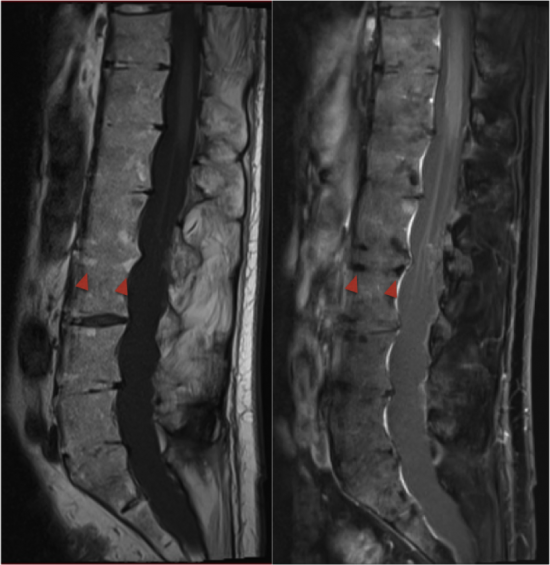
figure 2a figure 2b
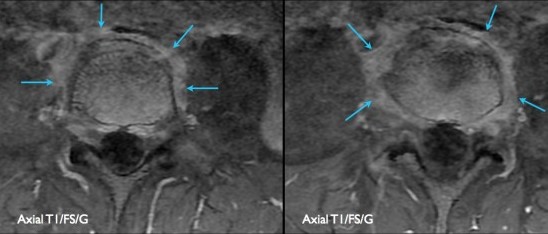
Le coronal T2 ( figure 3) révèle un sac dural vide aux niveaux L3-L4, L4-L5 et L5-S1 du côté gauche (étoiles rouges). L’axial T2 retrouve à ces étages l’ectasie durale venant éroder l’arc postérieur (flèche vioglette) associée à l’involution adipeuse des muscles para-rachidiens (étoile bleue). Les coupes injectées en bas retrouvent un réhaussement anormal et une distribution postérieure des racines nerveuses inflammatoires (tête de flèche en violet). En comparaison (images de droite), au niveau L1, la distribution des racines nerveuses est normale (flèche) sans réhaussement pathologique du sac dural (tête de flèche).
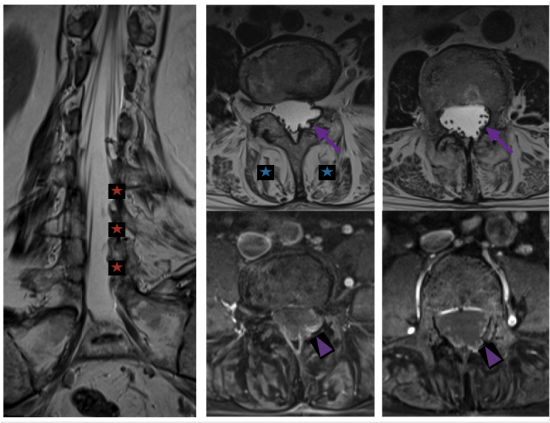
Figure 3
Discussion :
La SPA est un rhumatisme inflammatoire chronique qui cause une inflammation des enthèses particulièrement au niveau du rachis et des sacro-iliaques avec une évolution naturelle vers l’ossification et l’ankylose . L’ectasie diverticulaire durale est une complication très rare apparaissant après plus de 20 ans d’évolution (une centaine de cas reportés dans la littérature) pouvant mimer cliniquement un syndrome de la queue de cheval.
Le diagnostic radiologique repose sur une dilatation circonférentielle du sac dural se terminant sous S1-S2 avec un remodelage du mur postérieur. Des critères objectifs ont été proposés : un plus grand diamètre sagittal du sac dural en S1 par rapport à L4 ou un rapport diamètre du sac dural / diamètre sagittal vertébral supérieur à 0,59 mesuré en S1. Ces aspects ont également été décrits dans la neurofibromatose de type 1, le syndrome de Marfan, Ehler-Danlos, l’achondroplasie.
Dans l’évolution de la SPA, l’inflammation chronique entraine une disparition de la graisse épidurale et provoque une adhérence entre les structures médullaires et le canal vertébral ( ce qui explique notre cas la distribution très postérieure des racines) responsable d’une inflammation méningée secondaire (aspects radiologiques d’arachnoidite).
Remerciements au Dr Julien Jacquin
Références
Lacout A, Le Breton C, Peretti I, Carlier R, Amoretti N, and Meunier. Imagerie Des Spondyloarthrites. EMC - Radiologie et Imagerie Médicale - Musculosquelettique - Neurologie. 2014 Sep;9(3):1–14.
Liu CC, Lin YC, Lo CP, Chang TP. Cauda Equina Syndrome and Dural Ectasia : Rare Manifestations in Chronic Ankylosing Spondylitis. British Journal of Radiology. 2011 Jun ; 184 (1002):el123-25
Douleurs rachidiennes chez une patiente de 56 ans suivie pour rhumatisme périphérique.
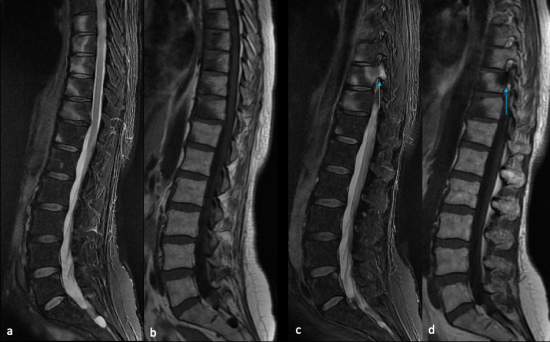
a) coronal STIR ; b) coronal T1 ; c) coronal STIR ; d) coronal T1
Œdème marqué du spongieux en hypersignal STIR, hyposignal T1 franc, touchant plusieurs vertèbres contiguës (T6 à T12).
Lésions du coin antérieur, en faveur de lésions secondaires à une enthésite.
Atteinte moins marquée au niveau lombaire.
Absence d’hyperostose antérieure visible.
Pas de destruction discale (hauteur préservée).
Pas d’infiltration des parties molles pré-vertébrales.
Œdème en regard de l'articulation costo-transversaire bilatérale de T10 (flèche bleue).
L’atteinte rachidienne du SAPHO est présente chez 30 à 50% des patients, elle est isolée dans 10% des cas.
Elle touche les segments lombaire (54% des cas), thoracique (33%), cervical (12%) et est souvent d’emblée multifocale.
L’atteinte de plusieurs vertèbres adjacentes semble assez caractéristique du SAPHO, elle est moins fréquente au cours des autres spondyloarthropathie
En IRM : les lésions sont secondaires à une enthésite.
Présence quasiment constante d’une érosion d’un coin vertébral (le plus souvent antérieur 96%) (96%) ou antérolatéral, plus rarement un coin postérieur, limitée à un coin (21%), étendu au plateau vertébral (71%), étendu à la corticale antérieure du corps vertébrale (21%).
L’aspect est similaire à celui de l’ostéite de Romanus des spondylo-arthropathies mais les lésions élémentaires (érosions, condensation réactionnelles, hyperostose, œdème) sont plus marquées.
Références :
-Imagerie rhumatologique et orthopédique, Affection générale, Tome 1, JD Laredo, M Wybier, D Petrover
-Marc V, Dromer C, Le Guennec P, Manelfe C, Fournie B. MAgnetic resonance imaging and axial involvement in spondylarthropathies. Delineation of the spinl entheses. Rev Rhum (Engl Ed) 1997
-Remedios D, Natali C, Saifuddin A. Case report: MRI of vertebral osteitis in early ankylosing spondylitis. Clin Radiol 1998
-Jevtic V, Kos-Golja M, Rozman B, Mc-Call I. Marginal erosive diskivertebral “Romanus” lesions in ankylosing spondylitis demonstrated by contrast enhanced Gd-DTPA magnetic resonance imaging. Skeletal Radiol 2000
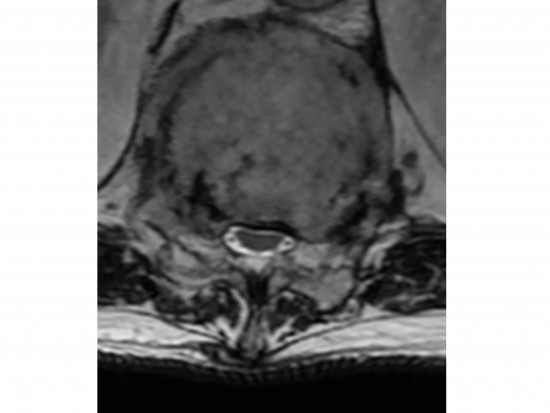
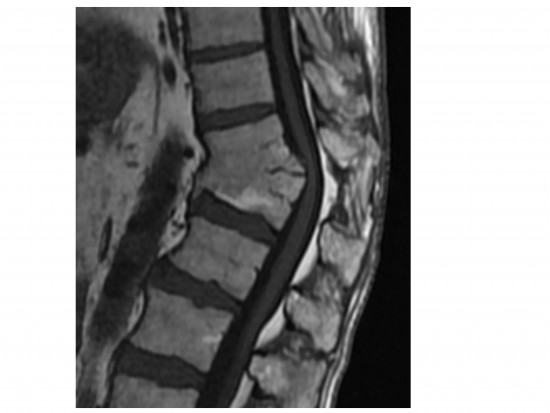
Homme de 50 ans, douleurs inflammatoire du rachis lombaire, des deux hanches et des deux épaules depuis 4 mois, associé à un syndrome inflammatoire biologique.
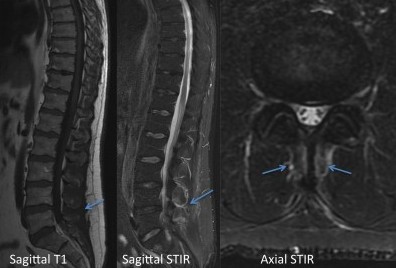
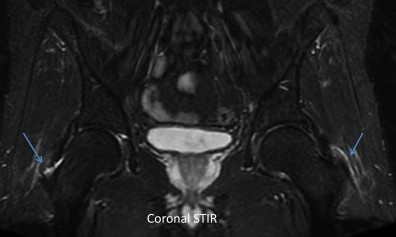
Diagnostic : Bursites inflammatoires interépineuses avec enthésopathie d'insertion des muscles para spinaux. Bursites glutéales.
L’ensemble est fortement évocateur d’une pseudopolyarthrite rhizomélique (PPR).
La pseudopolyarthrite rhizomélique (PPR) est une pathologie inflammatoire rhumatologique touchant principalement les personnes âgées, d’étiologie inconnue.
Elle se manifeste cliniquement par une raideur matinale, des douleurs d’horaire inflammatoire des ceintures pelvienne et scapulaire. On retrouve une inflammation biologique avec une élévation de la CRP et de la VS. Habituellement, il existe une mauvaise réponse aux faibles doses de corticoïdes.
En imagerie, il existe une association fréquente de :
- bursites sous-acromiales, bursites glutéales, bursites inter épineuses,
- ténosynovite notamment du biceps brachial,
- enthésopathie d'insertion des muscles para spinaux.
Bibliographie
1-Maladie de Horton et pseudo-polyarthrite rhizomélique- Philippe Dieudé, Imagerie rhumatologique et orthopédique, Affections générales Jean-denis Laredo, Sauramps médical
2-Taesok L and al. polymyalgia rheumatic following paraspinal muscle inflammation and sacroiliitis, KJIM 2015;30:415-417
3-Camellino D, Imaging of polymyalgia rheumatica, Rheumatology 2012;51:77-86