Tumeurs | Pseudo Tumeurs
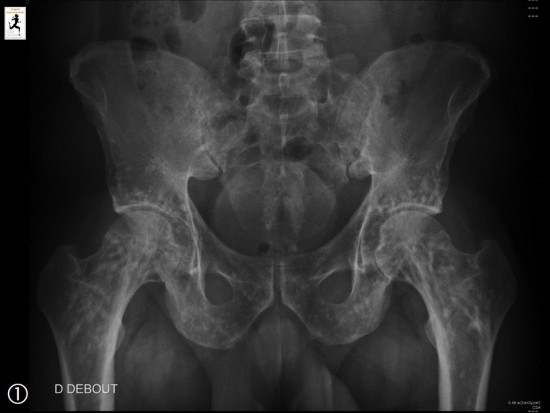
Patient de 50 ans présentant une insuffisance rénale chronique traitée par dialyse et des douleurs articulaires et rachidiennes diffuses, d'horaire inflammatoire. Bilan radiographique montrant de multiples images lacunaires.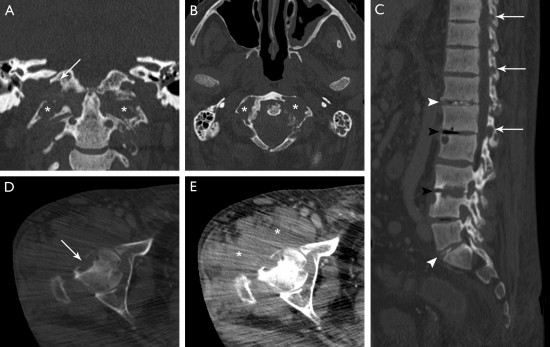
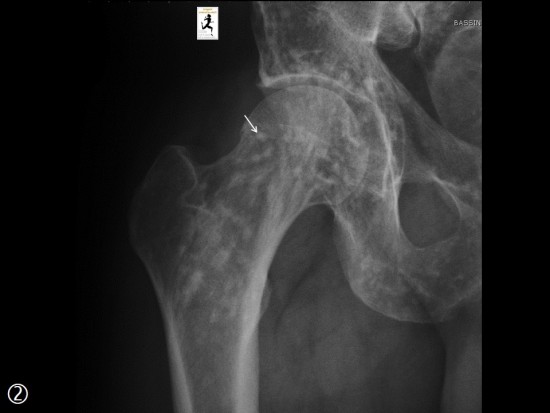
Complément d'exploration par scanner montrant une arthrite atloïdo-axoïdienne (A et B) et coxo-fémorale (C et D) objectivée par de multiples lésions érosives en rapport avec une synovite d'aspect pseudo-tumoral (étoile) .
Il existe également une spondylarthropathie destructrice au niveau lombaire (C) avec discite inflammatoire objectivée par un pincement de l'espace intersomatique et de multiples lésions érosives (têtes de flèches noires), de fines calcifications en rapport avec des des dépôts d'amylose (têtes de flèches blanches) et une arthrite érosive des massifs articulaires postérieurs (flèches blanches).
Plusieurs diagnostics différentiels peuvent être évoqués: devant une atteinte infiltrative diffuse, il faut surtout penser à une infiltration osseuse d'origine métastatique ou un myélome qui n'ont néanmoins pas une localisation juxta-articulaire. Chez un insuffisant rénal chronique, il faut également penser à une hyperparathyroïdie secondaire (qui est généralement associée à des signes de résorption osseuse sous-périostée ou sous-chondrale) ou à une tumeur brune.
La goutte et la maladie à dépôts de pyrophosphate de calcium (PPCD) peuvent également être évoqués dans les atteintes rachidiennes.
L'IRM est la modalité de choix pour caractériser les dépôts amyloïdes qui apparaissent généralement en hyposignal T2.
Le diagnostic est fait par biopsie.
- Gould CF and al. Bonetumormimics: avoidingmisdiagnosis. CurrProblDiagnRadiol. 2007; 36:124-141
- Vieira RL and al. MRI Features of Cortical Desmoid in Acute KneeTrauma, American Journal of Roentgenology. 2011;196: 424-428. 10.2214
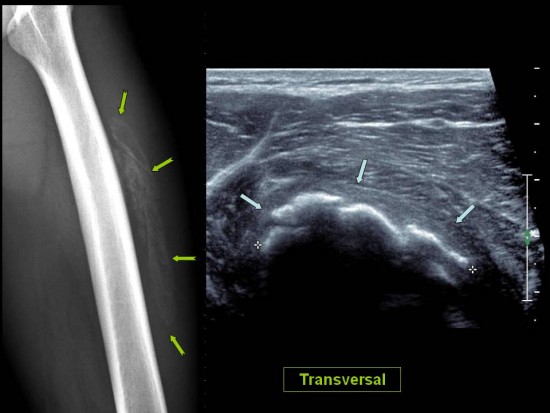
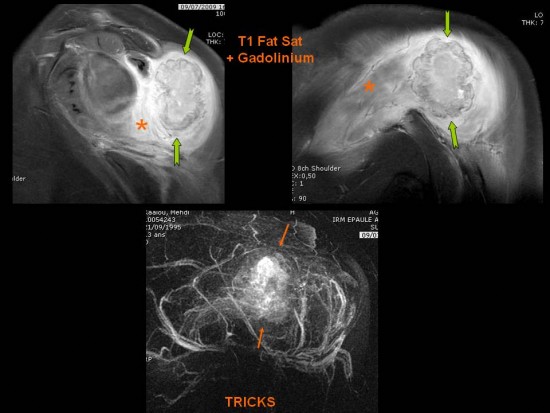
Une IRM est réalisée chez un adolescent de 15 ans qui présente des douleurs du compartiment médial du genou droit
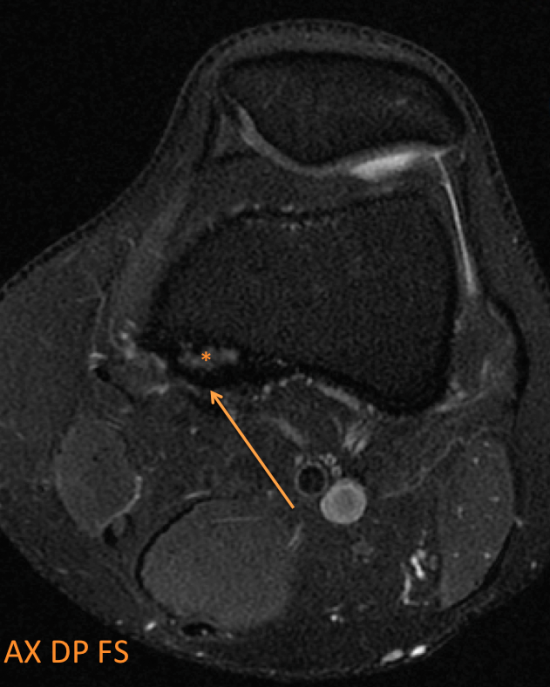
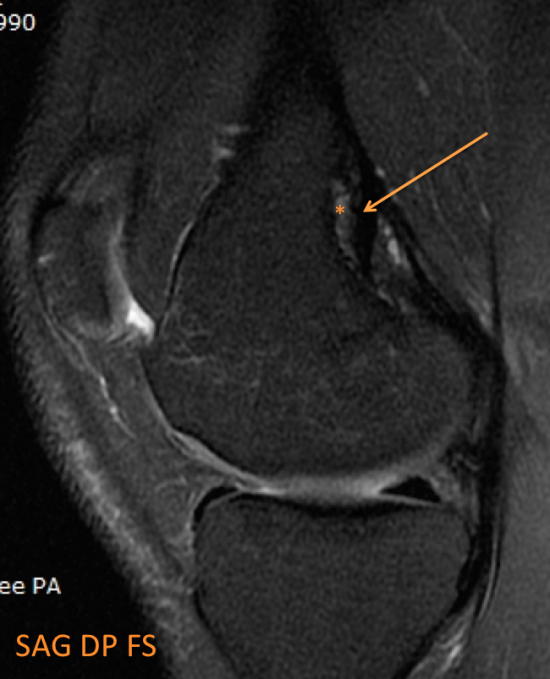
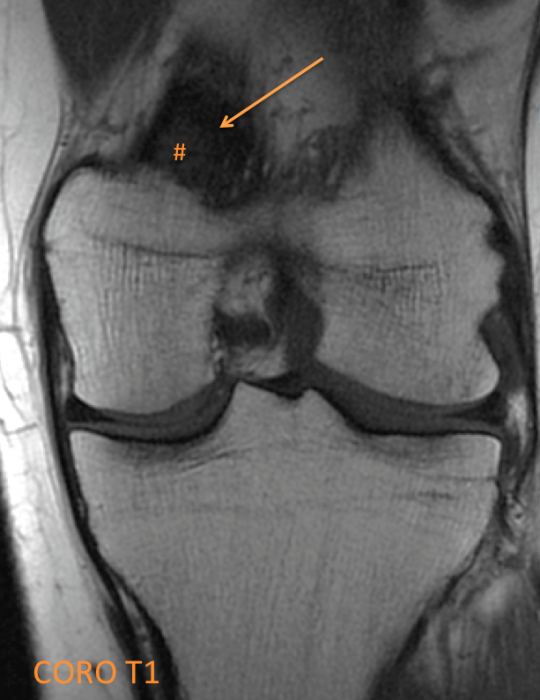
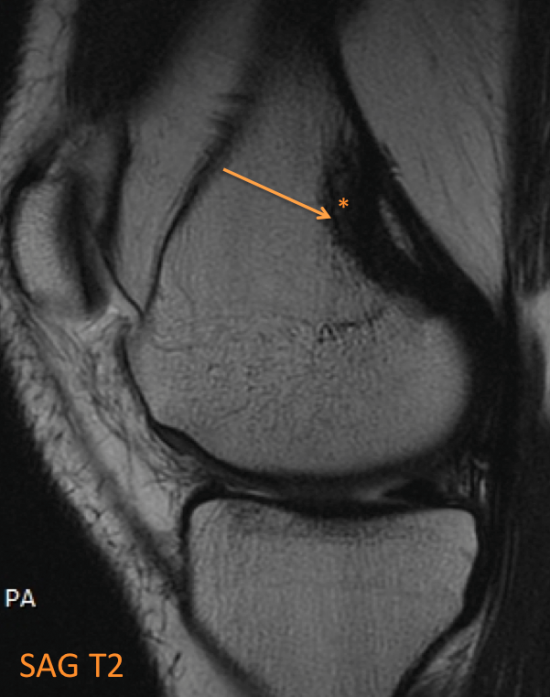
Découverte fortuite d’une lésion corticale ovalaire du condyle fémoral postéro-médial en hypersignal T2 central (* orange) et liseré de sclérose en hyposignal T2 (flèche orange), hyposignal T1 (# orange).
Le contexte clinique, la localisation et le signal de cette lésion sont fortement évocateurs d’un desmoïde périosté.
Il s’agit d’une lésion fibreuse bénigne (variante hypocellulaire du « cortical defect » pour certains), survenant typiquement chez le garçon et l’adolescent (entre 10 et 15 ans), asymptomatique le plus souvent, bien que des douleurs et une notion de traumatisme récent peuvent être présents à l’interrogatoire.
Il peut être bilatéral dans 1/3 des cas et siège typiquement en postéromédial de la métaphyse distale du fémur.
Il serait secondaire à l’impact de la traction de l’insertion de l’aponévrose du grand adducteur ou du tendon du gastrocnémien médial.
Il se présente sur les radiographies comme une ostéolyse corticale ovalaire cernée par un liseréd’ostéosclérose, son aspect peut être parfois plus inquiétant (érosions corticales)
En IRM il se traduit par une irrégularitémétaphysaire fémorale inféromédiale en signal bas ou intermédiaire en T1, hypersignal T2 +/- liseré de sclérose dans les 2 pondérations, il prend le contraste après injection. Il peut s’y associer un œdème médullaire, une périostite et un œdème intra ou péri-tendineux au niveau de la tête adjacente du gastrocnémien médial ou du grand adducteur.
La biopsie peut être évitée dans les formes typiques (localisation classique, absence de destruction corticale perméative ni d’atteinte médullaire, absence de masse dans les tissus mous, une histoire d’activité physique intense).
Un suivi clinique et radiologique peut éventuellement être débuté montrant la stabilité puis ladisparition habituelle avant l’âge de 20 ans.
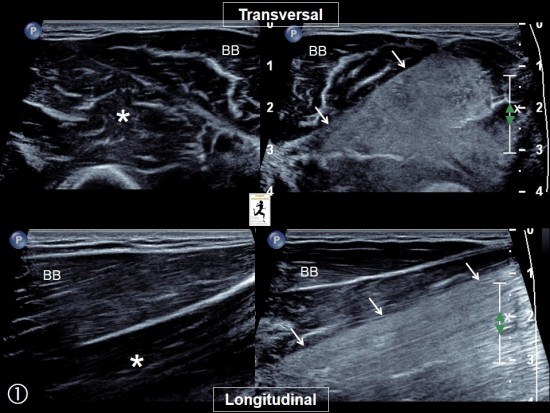
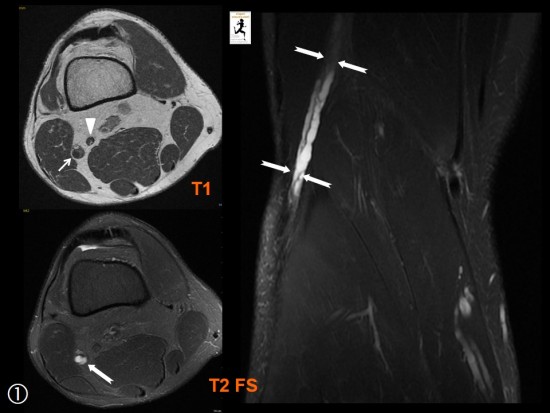
Impotence fonctionnelle du bras survenue 48 heures après une séance de musculation.
Sur l'échographie, hyperéchogénicité marquée limité au muscle Brachial (petites flèches blanches) par rapport au Biceps Brachial sus jacent normal (BB). Comparaison avec le muscle Brachial normal du côté opposé (*).
A l'IRM, image superposable à celle de l'échographie avec hypersignal limité au muscle Brachial (têtes de flèche blanches).
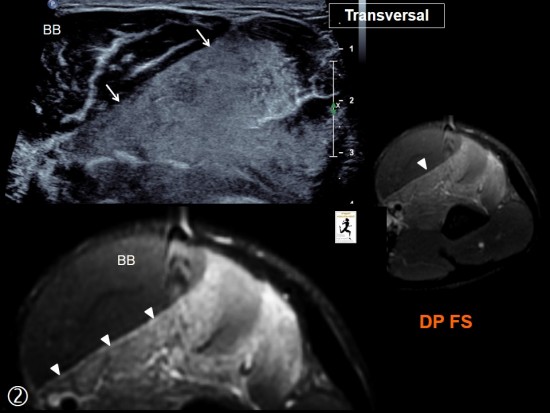
 Séquence coronales DP FatSat
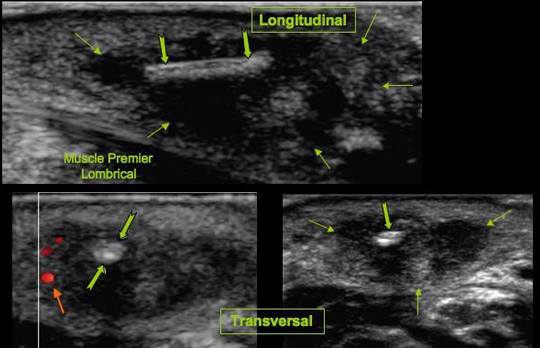
Séquence coronales DP FatSatTuméfaction douloureuse de la première inter commissure digitale.Antécédents récents de travaux sur une terrasse en bois.
Collection sous cutanée (![]() ) en superficie du muscle premier lombrical, centrée par une écharde (
) en superficie du muscle premier lombrical, centrée par une écharde (![]() ) non visualisée sur le bilan radiographique standard. Discrète hyperhémie périphérique (
) non visualisée sur le bilan radiographique standard. Discrète hyperhémie périphérique (![]() ).
).
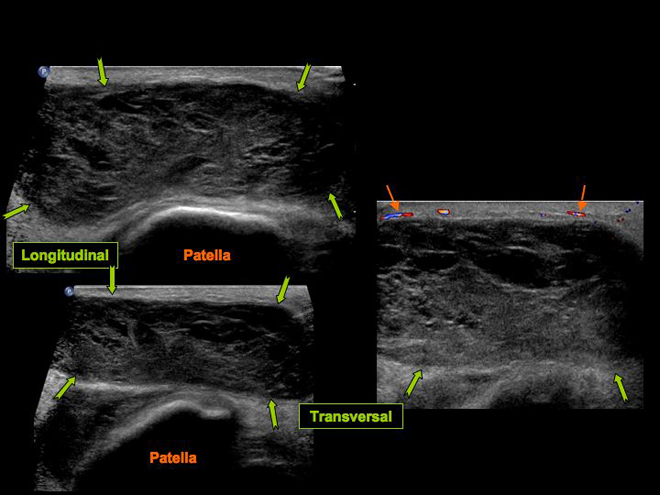
Tuméfaction pré patellaire post traumatique.
Collection hétérogène (![]() ) bien limitée située à la face profonde des tissus sous cutanés en superficie de la patella. Discrète hyperhémie périphérique (
) bien limitée située à la face profonde des tissus sous cutanés en superficie de la patella. Discrète hyperhémie périphérique (![]() ). Appareil extenseur sous jacent de morphologie normale.
). Appareil extenseur sous jacent de morphologie normale.
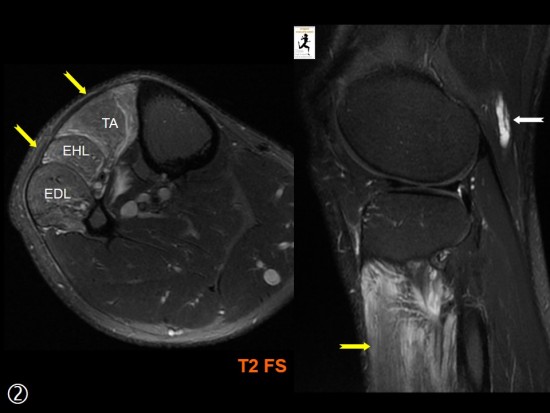
Douleur chronique antero latérale de jambe sans notion de traumatisme.
Augmentation de calibre du Nerf Fibulaire (petite flèche blanche) comparativement au Nerf Tibial (tête de flèche blanche) qui sont les deux branches terminales du Nerf Ischiatique.
Cette augmentation de calibre, qui concerne le nerf sur l'ensemble de son trajet, est secondaire à la présence d'une structure kystique multiloculée intra neurale (flèches blanches) que l'on suit jusqu'au col de la fibula. Ce kyste se rehausse en périphérie (petite flèche jaune) après injection de gadolinium.
Il s'y associe une atteinte de type neurogène des muscle de la loge antéro latérale de la jambe (flèches jaunes) sous forme d'un hypersignal T2.
Ces muscles sont tous innervés par le Nerf Fibulaire profond, une des deux branches terminales du Nerf Fibulaire avec le nerf Fibulaire Superficiel.
Le chirurgien a retrouvé l'origine du kyste à partir de l'articulation tibiofibulaire proximale ce qu'il n'avait pas été possible de préciser sur l'imagerie.
TA : Muscle Tibial Antérieur
EHL : Muscle Long Extenseur de l'Hallux
EDL : Muscle Long Extenseur des Orteils
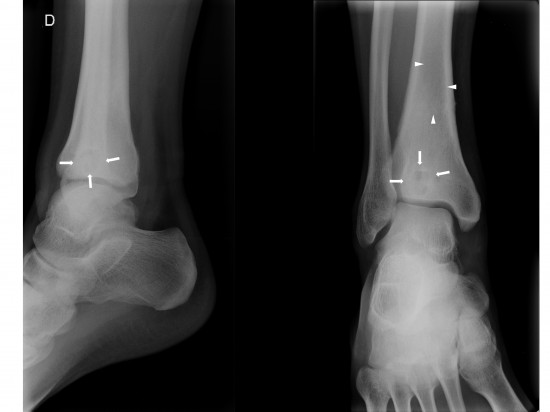
Homme de 32 ans présentant des douleurs d’horaires mixtes au niveau de l’extrémité distale du tibia droit depuis plusieurs semaines sans notion de traumatisme.
La radiographie standard de cheville montre une ostéolyse épiphysaire centrale ovalaire de grand axe cranio-caudal, bien circonscrite et entourée d’une ostéosclérose réactionnelle Lodwick IA (flèches blanches). Une seconde zone d’ostéolyse, diaphysaire distale, est plus difficilement analysable (têtes de flèches blanches).
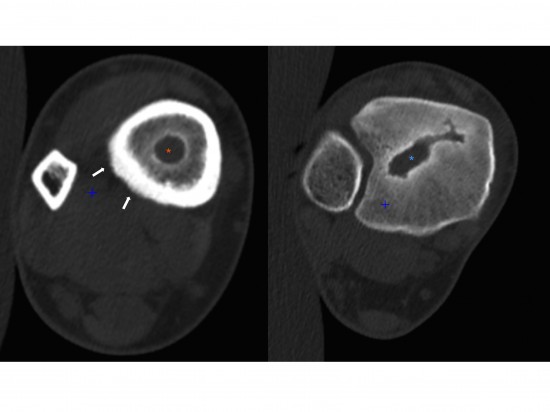
Le scanner permet une analyse plus fine (notamment de la lésion diaphysaire difficilement visible en radiographie standard).
On retrouve l’ostéolyse de type IA au niveau épiphysaire (astérisque bleue) et diaphysaire distale (astérisque orange). Notez par ailleurs la présence d’appositions périostées chroniques, incorporées à la corticale de manière complète (flèches blanches). Absence de séquestre osseux ou de gaz visualisé au sein des lésions.
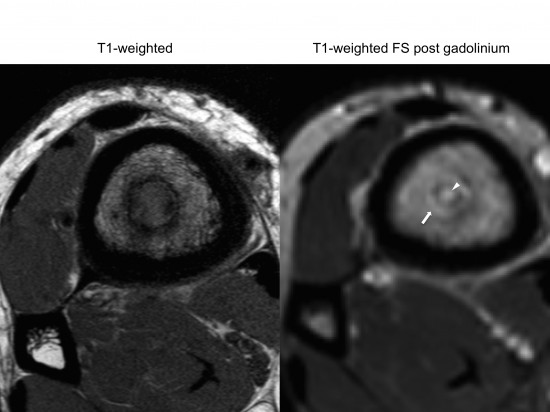
L’IRM retrouve un aspect « en cible » des lésions. Le centre, cavitaire, en hyposignal T1 et hypersignal T2 est entouré d’une zone de sclérose adjacente en hyposignal dans toutes les pondérations.Enfin, en périphérie, on retrouve une plage d’œdème médullaire (hyposignal T1 et hypersignal T2 avec persistance de fines travées graisseuses) à limites floues.

Après injection de chélates de gadolinium (image de droite), on note un rehaussement annulaire (flèche blanche) et un spot de rehaussement central au sein de la cavité qui n’apparaît pas rehaussée.
Absence d’envahissement des parties molles adjacentes.
Devant l’ensemble du tableau clinico-radiologique, l’hypothèse infectieuse est évoquée (ostéomyélite chronique avec abcès intra-osseux de Brodie), notamment devant l’aspect caractéristique en « cible ».
A noter qu’un liseré supplémentaire en hypersignal T1 et T2 est parfois visible entre la cavité centrale et l’ostéosclérose réactionnelle. Ce liseré (non visible ici avant injection) est appelé « signe de la pénombre » (ou « double-line effect » dans la littérature anglo-saxone) et correspond à un tissu de granulation très évocateur du diagnostic bien que non pathognomonique.
L’injection de Gadolinium permet de le révéler par la mise en évidence d’un rehaussement annulaire périphérique autour de la cavité centrale.
De manière moins classique, le spot de rehaussement punctiforme central (tête de flèche blanche) correspond dans notre cas à la présence de tissu de granulation au sein de la cavité de cet abcès chronique.
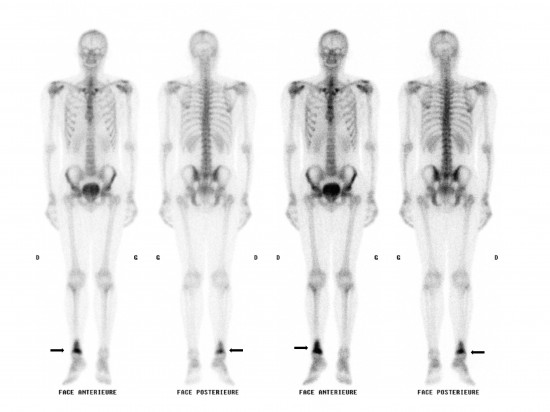
La scintigraphie osseuse au Tc99m réalisée dans le cadre du bilan d’extension (sensibilité élevée) ne retrouve pas d’autre localisation. On retrouve en revanche une hyperfixation des lésions précédemment décrites (flèches noires).
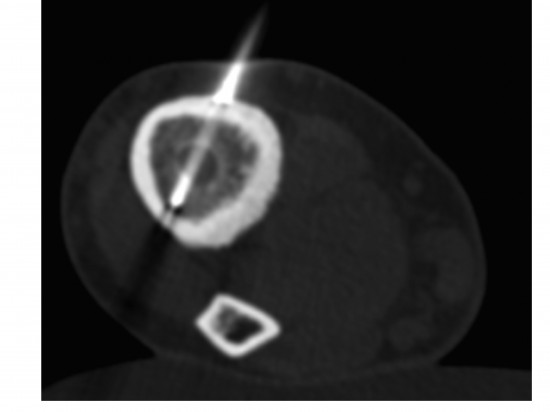
La biopsie percutannée de la lésion épiphysaire sous guidage tomodensitométrique avec analyses anatomopathologique et microbiologique a permis de confirmer le diagnostic et d’isoler le germe.
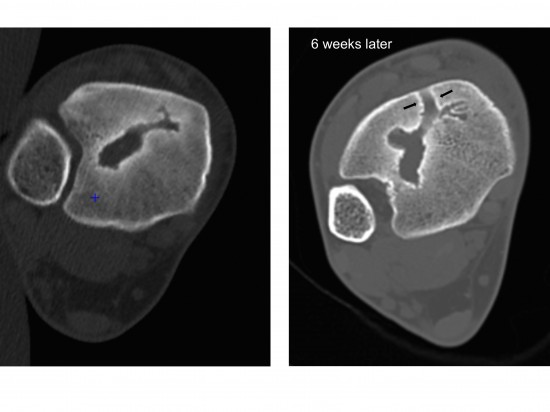
Malheureusement, l’évolution clinico-biologique n’a pas été favorable malgré la mise en place d’une antibiothérapie ciblée, motivant la réalisation d’un scanner et d’une IRM de contrôle.
L’analyse tomodensitométrique comparative montre une évolution de la lésion épiphysaire non biopsiée. En particulier, on note le développement d’un trajet antérieur ostéolytique bordé d’ostéosclérose correspondant à un « sinus de décharge » se fistulisant aux parties molles antérieures (flèches noires )
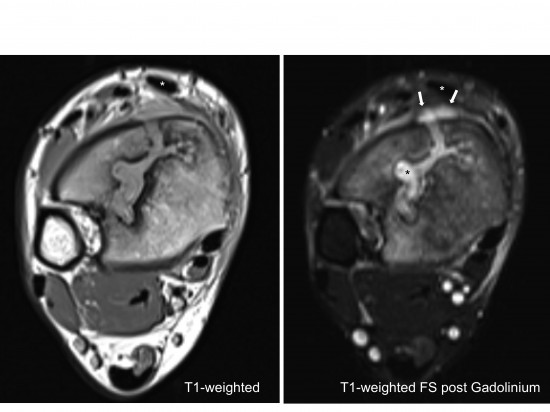
L’IRM en pondérations T1 (à gauche) et T1 Fat Sat après injection de Gadolinium (à droite) retrouve le sinus de décharge avec extension du processus infectieux aux parties molles (flèches blanches) par fistulisation en arrière du plan des extenseurs (astérisque blanche = tendon tibial antérieur).
Notez à présent le rehaussement (astérisque noire) de la région centrale de l’abcès intra-osseux fistulisé en rapport avec la présence de tissu de granulation au sein de sa cavité.
Bibliographie utile :
The accuracy of diagnostic imaging for the assessment of chronic osteomyelitis: a systematic review and meta-analysis.
Termaat MF et al.
Imaging of Osteomyelitis: Current Concepts.Carlos Pineda et al.
Patient de 50 ans adressé pour bilan de douleurs diffuses du coude gauche :
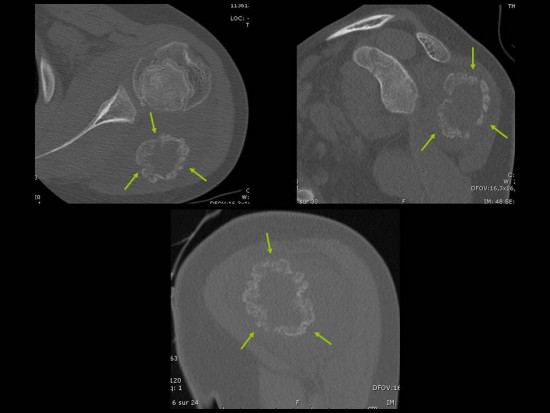
Découverte fortuite de multiples images condensantes arrondies bien limitées, intéressant les épiphyses et métaphyses des os de l'articulation du coude, se présentant en hyposignal T1 et DP FS, évocatrices d'énostoses :
(a) Coupe sagittale pondérée T1 passant par l'interligne huméro radiale, (b) Coupe coronale pondérée T1 passant par la partie moyenne de l'articulation du coude et (c) Coupe axiale pondérée DP FS passant par l'interligne huméro ulnaire.
Ce cas illustre une ostéopoecilie (ostéopoïkilose) se manifestant par de multiples énostoses (lésions bénignes) de distribution habituellement symétrique, avec une prédilection pour les épiphyses et les métaphyses des os longs, le carpe, le tarse, la scapula et le bassin. Elle est habituellement de découverte radiographique fortuite mais elle peut être associée à une dermatofibrose lenticulaire disséminée (syndrome de Buschke-Ollendorf), dont la prévalence est estimée à 1/20000 individus. Elle est asymptomatique mais une douleur et une limitation de la mobilité articulaire a été rapportée chez certains patients.
https://www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=FR&Expert=1306
imagerie musculosquelettique - pathologies générales - Cotten
* Dystrophie osseuse rare (prévalence 1/50.000), de transmission autosomique dominante.
* Incidence identique dans les deux sexes.
* Rencontrée à tous les âges, mais pas objectivée avant l'âge de 3 ans.
* Habituellement asymptomatique et de découverte fortuite.
* Diagnostic = Bilan radiographique :
* Multiples petits ilots d'ostéosclérose homogène (énostose), (flèche blanche) du squelette axial et des membres, ronds ou ovoïdes, bien définis, de topographie symétrique et de taille comparable chez un même patient.
* Touche les épiphyses et les métaphyses des os longs, en particulier autour des genoux et des épaules, le bassin, la scapula, les os du carpe et du tarse.
* Diagnostic différentiel = métastases ostéocondensantes (asymétriques, taille varaible, +/- fixation scintigraphique)
- COTTEN A, PHILIPPE P, FLIPO R-M. Ostéochondrodysplasies in : Imagerie musculosquelettique - Pathologies générales. 2e édition. Elsevier Masson, 2013, p. 759. (Collection Imagerie médicale Précis)
- KORKMAZ M F, ELLI M, ÖZKAN MB, et al. Osteopoikilosis: report of a familial case and review of the literature.Rheumatol Int, 2015, 35 : 921–924
Jeune homme de 34 ans qui bénéficie d’une IRM de la cheville pour une recherche de conflit postérieur type Haglund.
Découverte fortuite d’anomalies de la trame osseuse ponctuées, rondes ou ovalaires, en hyposignal T2 et T1, de distribution diffuse au niveau du tarse, intéressant également l’épiphyse et la métaphyse du tibia. Ces caractéristiques font évoquer le diagnostic d’ostéopoecilie ou ostéopoïkilose.
Ce nom vient du grec « osteon » qui signifie os et « poïkilos » qui signifie différent. Il s’agit d’une ostéopathie bénigne transmise sur un mode autosomique dominant, habituellement de découverte radiographique ou d’imagerie fortuite. Elle peut toutefois être associée à une dermatofibrose lenticulaire disséminée (syndrome de Buschke-Ollendorf, affection bénigne).
En radiographie, elle se manifeste comme de multiples énostoses (îlots denses sphériques ou ovoïdes) de distribution symétrique, avec une prédilection pour les épiphyses et les métaphyses des os longs, le carpe, le tarse, la scapula et le bassin (confer autre cas du site). On observe une orientation de ces images selon les lignes de force dans les régions portantes (bien visible au niveau du calcanéum dans notre exemple). Elle se rencontre à tout âge après 3 ans, sans prédilection de sexe.
Elle est habituellement asymptomatique, certains auteurs rapportent des douleurs articulaires.
Il n’y a habituellement pas de fixation en scintigraphie, contrairement aux métastases osseuses ostéoblastiques, qui sont asymétriques, et atteignent préférentiellement le squelette axial.
Autres diagnostics différentiels : la sclérose tubéreuse (lésions ostéocondensantes du crâne, du rachis, du bassin, des cotes) et la mastocytose (ostéocondensation nodulaire ou en plages).
Homme de 90 ans. Bilan de lombo-cruralgies.
Figure 1 : Radiographies du fémur droit
Aspect caractéristique d'une maladie de Paget du fémur droit avec front de résorption osseux (flèches bleues), épaississement cortical et trabéculaire (flèches rouges, étoile rouge), élargissement osseux et déformation plastique (flèches vertes).
Figure 2 : TDM du Rachis lombaire sans injection de produit de contraste
Aspect dédifférencié cortico médullaire, avec "graissification" de l’os spongieux (raréfaction des travées osseuses qui sont plus épaisses), épaississement cortical et allongement du diamètre antéro postérieur des corps vertébraux (étoile bleue). Atteintes associées des processus épineux (flèche bleue) et du sacrum (étoile rouge).
Figure 3 : IRM du Rachis lombaire (séquences sagittales en pondération T1 et T2 STIR)
Aspect hétérogène (étoiles et flèches bleues) en IRM avec ilots graisseux et surtout atteinte de la colonne postérieure en faveur d’un PAGET osseux non compliqué. A noter un aspect normal des vertèbres L2 et L3 (étoile verte).
Radiologic spectrum of Paget disease of bone and its complications with pathologic correlation. Smith SE, Murphey MD, Motamedi K, Mulligan ME, Resnik CS, Gannon FH. Radiographics. 2002 Sep-Oct;22(5):1191-216.
Découverte fortuite.
Scanner de l'humérus en fenêtre osseuse (a : coronal, b : sagittal, c : axial) : Epaississement cortical en coulée de bougie de la diaphyse de l'humérus. Condensation intra-osseuse oblitérant la cavité médullaire de façon partielle.
La mélorhéostose est une dysplasie rare caractérisée par une hyperostose en « coulée de bougie », très particulière par sa distribution selon un ou plusieurs sclérotome, qui serait due à un trouble de l’ossification endochondrale et membranaire.
Elle est sporadique sans caractère héréditaire ni prépondérance de sexe.
Clinique :
- souvent asymptomatique, elle peut être découverte de façon fortuite ou après une fracture.
- Dans 1/3 des cas elle s’accompagne de douleur et raideur articulaire.
- Chez l’enfant on peut observer une raideur articulaire ou des anomalies de croissance d’un membre qui est raccourci, allongé, incurvé et augmenté de volume.
Imagerie :
- Hyperostose corticale compacte, en coulée de bougie, développée à la surface de la diaphyse des os longs +/- associée à une hyperostose endostée et une oblitération de la cavité médullaire.
- Siège sur un versant (latéral ou médial ) du membre, franchissant les articulations.
- Distribution monostotique ou polyostotique et suit un ou plusieurs sclérotomes.
- La coulée peut être associée à une masse des tissus mous, intramusculaire, constituée d’os et de cartilage, dans le territoire musculaire correspondant au sclérotome atteint.
- L’IRM montre un hyposignal en T1 et en T2.
Imagerie rhumatologique et orthopédique; tumeurs osseuses et pseudo-tumeurs osseuses, Laredo
Antécédent de traumatisme au rugby, persistance d’une gêne à l’effort.
La face profonde du tiers moyen du muscle Long Adducteur est le siège d’une image calcique (![]() ) avec cône d’ombre postérieur à l’échographie (
) avec cône d’ombre postérieur à l’échographie (![]() ).
).
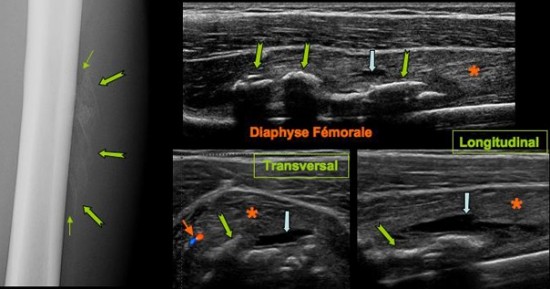
Tuméfaction sensible de la face antérieure de la cuisse. Traumatisme par choc direct au rugby il y a un mois.
Fines images calciques à contours flous (![]() ) localisées à la face antérieure de la diaphyse fémorale. A l'échographie, amas calcique centré sur le muscle vaste intermédiaire (
) localisées à la face antérieure de la diaphyse fémorale. A l'échographie, amas calcique centré sur le muscle vaste intermédiaire (![]() ) an avant du fémur (
) an avant du fémur (![]() ).
).
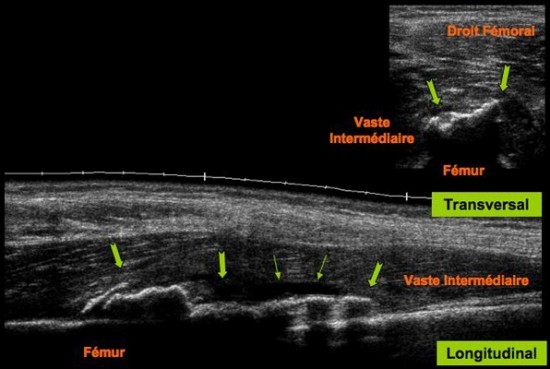
Tuméfaction douloureuse de la cuisse 1,5 mois après « béquille ».
Calcifications hétérogènes, floconneuses (![]() ) au sein du muscle vaste intermédiaire (
) au sein du muscle vaste intermédiaire (![]() ) , localisée en périphérie de la diaphyse fémorale dont elles sont séparées par une bande radio transparente (
) , localisée en périphérie de la diaphyse fémorale dont elles sont séparées par une bande radio transparente (![]() ). Petite collection hématique résiduelle (
). Petite collection hématique résiduelle (![]() ) avec discrète hyperhémie (
) avec discrète hyperhémie (![]() ) associée.
) associée.
Autre cas: Antécédent de traumatisme par choc direct il y a 3 semaines. Images calciques (![]() ) situées au sein du muscle vaste intermédiaire en superficie et à distance de la diaphyse fémorale. Persistance d’une petite composante liquidienne (
) situées au sein du muscle vaste intermédiaire en superficie et à distance de la diaphyse fémorale. Persistance d’une petite composante liquidienne (![]() ) au contact des calcifications .
) au contact des calcifications .
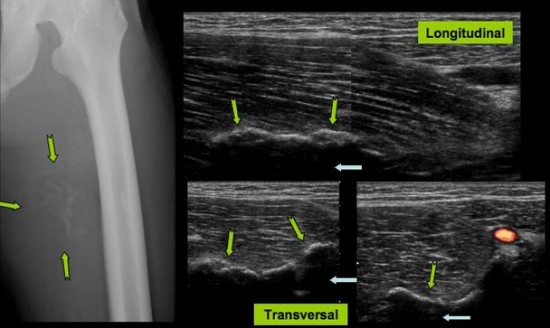
Bilan d'un hématome de cuisse survenu dans le cadre d'un effort modéré chez un homme de 44 ans.
Figure A: Radiographie centrée sur la diaphyse du fémur gauche montrant des calcifications lamellaires à distance de la corticale du fémur (flèche bleue) en regard de la silhouette du vaste intermédiaire étendues sur environ 8 cm.
Figure B: Echographie de la cuisse gauche montrant une masse mesurant environ 9 cm de hauteur à la face profonde du vaste intermédiaire comprenant des portions calcifiées majoritaires sur ses deux tiers proximaux (flèche bleue) et une portion liquidienne avec remaniements hémorragiques sur son tiers distal.(flèche verte). Absence de portion charnue visualisée.
Compte tenu de l'histoire clinique avec effort modéré une IRM et un scanner complémentaires sont réalisés à 1 mois.
Figure C: radiographie montrant une majoration des calcifications avec ébauche d'une formation de coque calcique (flèche bleue).
Figure D: scanner centré sur la diaphyse du fémur gauche retrouvant la lésion en majeur partie calcifiée de facon périphérique (flèche bleue).
Figure E: IRM coupes sagittales dp fat sat, coupes axiales T2 et axiales T1, coupes axiales T1 fat sat après inejction de gadolinium.
- signal iso intense aux muscles en T1 (flèche verte)
- infiltration oedemateuse périphérique modérée en hypersignal T2 (flèche violette)
- liseré périphérique vide de signal en T2 (flèche rouge)
- rehaussement de signal périphérique d'organisation annulaire après injection de produit de contraste (flèche jaune)
Rappels:
La myosite ossifiante circonscrite est caratérisée par la survenue d'un procesus d'ossification auto-limité et solitaire des muscles.
La lésion survient de façon spontanée ou après un traumatisme.
Imagerie
a) radiographie
Négatives au début puis apparition de fines calcifications périphériques, floues à la phase initiale puis lamellaires. Une ossification plus typique à évolution centripète apparait ensuite. Classiquement la lésion reste à distance de l'os.
b) échographie
Initialement modifications zonales au sein du muscle hétérogènes.
Plus tard apparition de calcifications périphériques.
c) scanner
Formation nodulaire clacifiée avec possibilité d'une hypodensité périphérique
d) irm
Initialement plage en iso ou discret hyper signal T1, hyper signal T2 intense et rehaussement intense annulaire après injection de produit de contraste.
Plus tard diminution de l'hypersignal T2 avec liseré périphérique vide de signal apparaissant.
Ogilvie-Harris DJ, Hons CB, Fornaiser VL, Pseudomalignat myositis ossificans: hetertopic new-bone formation without a history of trauma. J Bone Joint Surg 1980;62-A:1274-1282
Kransdorf MJ, Murphey MD. Extraskeletal cartilaginous and osseous tumours. In: Kransdorf MJ, Murphey MD, Imaging of soft.Philadelphia, WB saunders Company, 1197: 317-349
Jeune patient de 13 ans présentant une impotance fonctionnelle majeure de l'épaule survenue dans les suites d'un traumatisme minime.
Sur l'IRM initiale, syndrome de masse ovalaire lobulé (![]() ) localisé au sein du muscle Teres Minor avec important oedème musculaire de voisinage (
) localisé au sein du muscle Teres Minor avec important oedème musculaire de voisinage (![]() ) et hypervascularisation après injection de gadolinium (
) et hypervascularisation après injection de gadolinium (![]() ). L'examen tomodensitométrique retrouve des images calciques périphériques à la lésion (
). L'examen tomodensitométrique retrouve des images calciques périphériques à la lésion (![]() ).
).
Dix mois après, nette régression de la symptomatologie. Sur l'IRM persiste une petite formation kystique cicatricielle (![]() ).
).
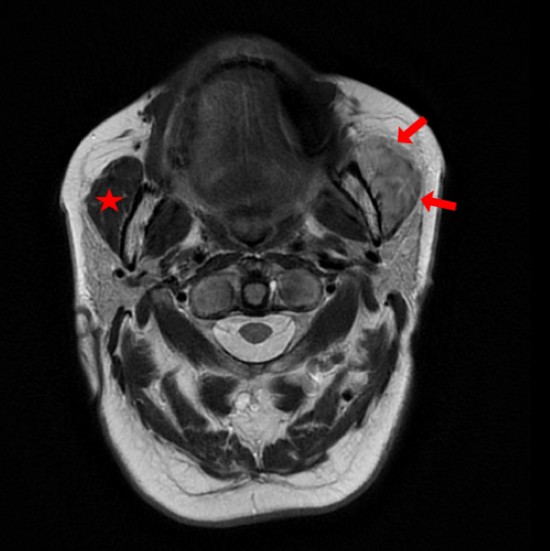
Femme de 63 ans sans antécédents particuliers, adressée pour exploration d'une masse du masseter gauche, d'apparition progressive, sans notion de traumatisme, non douloureuse.
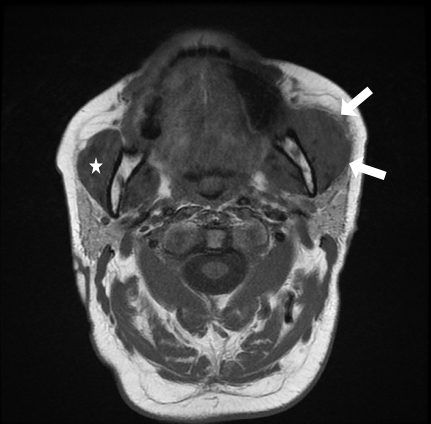
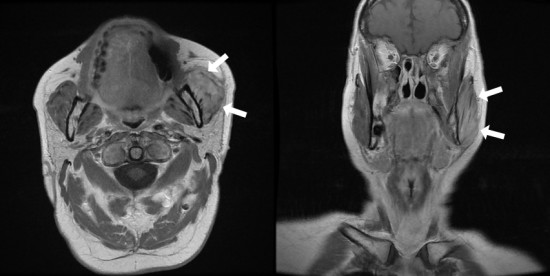
L'IRM en coupe axial T2 et sagittal T2 FatSAt ne montre pas de syndrome de masse bien défini mais putôt un oedème du muscle masseter gauche (flèches rouges) en hypersignal T2 intermédiaire comparativement au muscle controlatéral (étoile rouge), avec persistance de l'aspect fibillaire du muscle sans plage focale en hyposignal. Absence d'oedème osseux de la mandibule, de collection ou d'envahissement des parties molles au contact. Présence de quelques formations ganglionnaires cervicales non significatives (tête de flèche blanche).
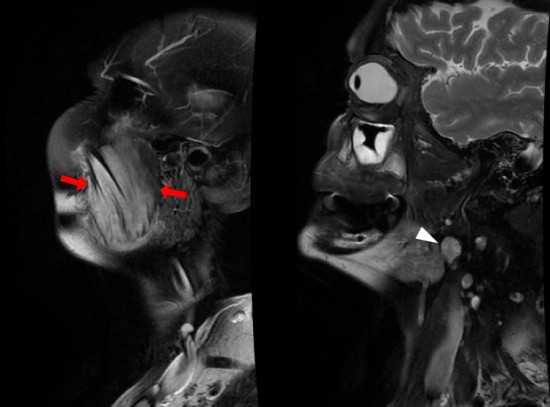
Les coupes T1 sans injection montrent un aspect épaissi du muscle masseter gauche (flèches blanches) en iso signal T1 comparativement au coté controlatéral (étoile blanche). Absence de lyse corticale ou de remplacement médullaire de la mandibule au contact.
Après injection de gadolinium il existe un rehaussement diffus du muscle (flèches blanches) sans nodule ou abcès. Absence de rehaussement des fascias adjacents ou des tissus mous au contact.
De principe devant cette infiltration musculaire, il faut évoquer le lymphome musculaire qui se présente plutôt sous la forme d'une masse oblongue allongée dans le sens des fibres musculaires mal limitées, infiltrant volontiers les fascias adjacents et les tissus sous cutanés, inhabituel pour les autres tumeurs musculaires. La masse apparait en hypersignal T1 et T2, se rehaussant de manière homogène. Un oedème périlésionnel et la présence d'adénopathies peuvent être associés.
Ici l'absence de masse tissulaire, la préservation de la structure du muscle, l'absence d'envahissement des parties molles et d'abcès était plutôt en faveur d'une myosite réactionnelle.
La patiente a finalement bénéficié d'une biopsie qui montrait un infiltrat inflammatoire mononuclée dissociant les fibres musculaires et un profil immuno-histochimique polyclonal et de phénotype T prédominant soit réactionnel.
- les appositions periostées prédominantes au niveau des os longs, des membres inférieurs et responsables d'un élargissement osseux
- les entésopathies ossifiantes exubérantes
- les anomalies sont bilatérales et symétriques
Homme de 30 ans, présentant un gonflement articulaire intermittent du genou droit, non douloureux, sans notion de traumatisme.
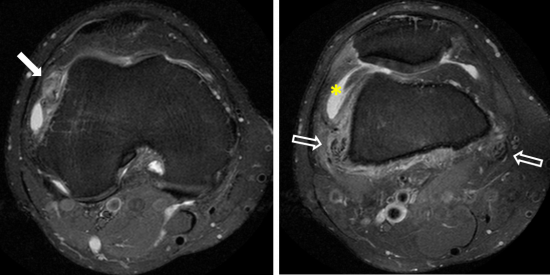
Fig.1: IRM du genou, coupes axiales en séquence DPFS. Epanchement articulaire de moyenne abondance sans épaississement synovial (étoile jaune) avec infiltration des parties molles periarticulaires, de manière prédominante en regard des enthèses des tendons des muscles Vastes médial et latéral qui présentent un aspect "peigné"(flèche creuse). Image nodulaire centimétrique en regard de la rampe condylienne latérale (flèche pleine).
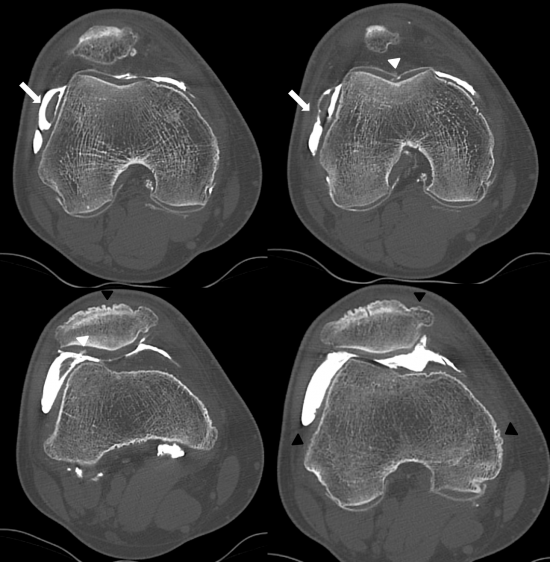
Fig.2: Arthroscanner, coupes axiales. Image pseudonodulaire de la rampe condylienne latérale, à raccordement synovial (flèche blanche) en faveur d'une plica et non d'un fragment chondromateux. Chondropathie focale de grade III de la gorge de la trochlée et de grade II de la facette patellaire latérale (tête de flèche blanche). Production osseuse diffuse des pièces osseuses du genou au niveau des enthèses et de manière prédominante sur la patella (tête de flèche noire), donnant un aspect "herissé" de l'os.
Au décours de l'examen, le patient a bénéficié d'une arthroscopie diagnsotique.
L'analyse anatomopathologique d'une biopsie synoviale est en faveur initialement d'une SVN.
Quatre mois aprés le geste opératoire, le patient note une aggaravation du gonflement articulaire.
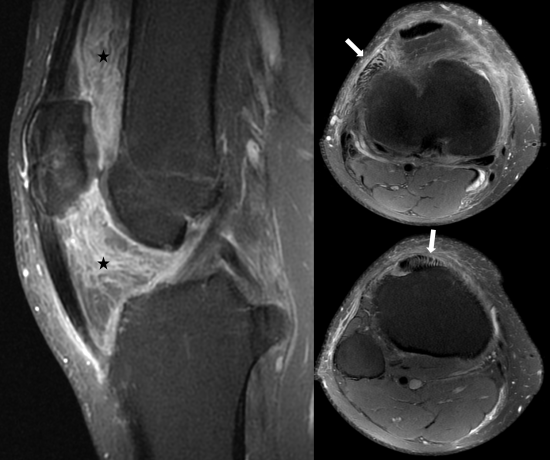
Fig.3: IRM du genou, coupes sagittales et axiales en séquence DPFS. Aspect trés inflammatoire et infiltré de la graisse sous-quadricipitale et du Hoffa (étoile noire), sans argument en faveur d'une synovite significative. Persistance d'un aspect élargi et peigné des enthèses des structures tendineuses du compartiment antérieur (flèche blanche).
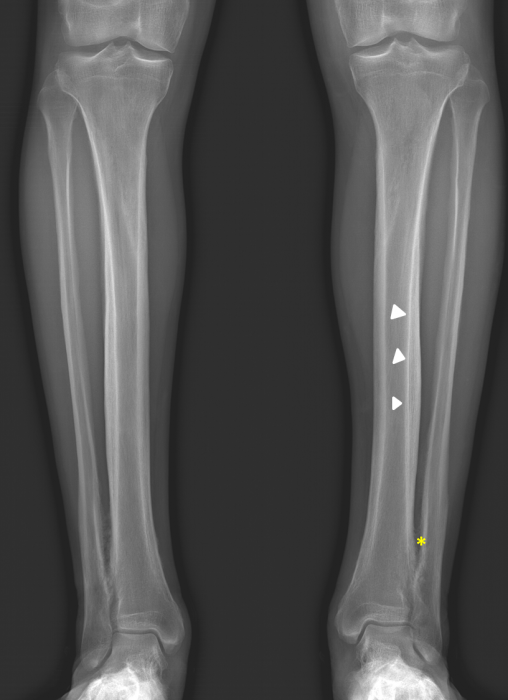
Fig.4: Radiographie standard. Epaississement cortico-périosté des diaphyses tibiales et à moindre degré fibulaires des deux jambes (têtes de flèche blanche). Ebauche d'ossification de la membrane interosseuse distale des deux os des deux jambes (étoile jaune).
A l'examen physique, on retrouve un aspect d'hippocratisme digital ancien.
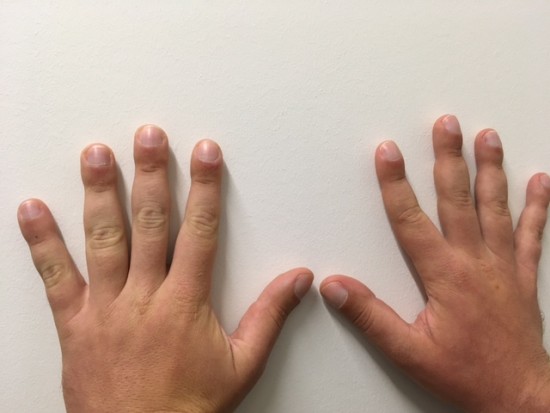
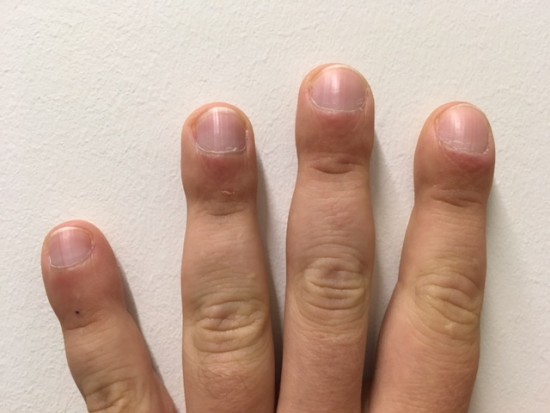
Fig.5: Photographie des mains et doigts du patients.
Conclusion:
On évoque le diagnostic d'ostéoarthropathie hypertrophiante primitive ou pachydermopériostose devant:
- le terrain: homme jeune
- l'hippocratisme digital
- l'absence de symptomatologie douloureuse contrairement à l'ostéoarthropathie hypertrophiante secondaire (de Pierre-Marie)
- les signes d'imagerie:
Le diagnostic différentiel à rechercher est l'ostéoarthropathie hypertrophiante secondaire (de Pierre-Marie) avec la recherche d'une néoplasie pulmonaire primitive.
Femme de 55ans, douleurs du mollet gauche.
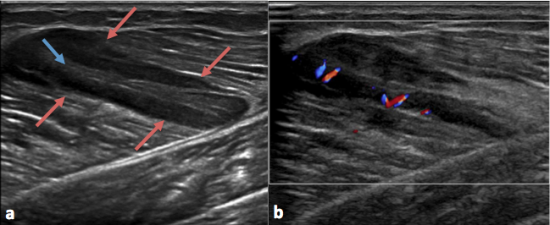
Fig 1: Echographie du mollet gauche. Lésion musculaire du gastrocnémien médial bien limitée, avec une bande centrale hyperéchogène (flèche bleue) et une couronne périphérique hypoéchogène (flèches rouges).
La partie périphérique hypoéchogène de la lésion est vascularisée au doppler couleur(b).
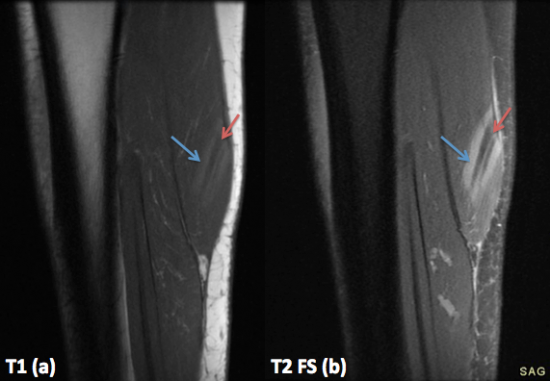
Fig 2:IRM de la jambe gauche coupes Sagittale T1(a), Sagittale T2 FS (b). Sur les coupes sagittales, il existe une bande centrale hypointense (flèches rouges) et deux bandes périphériques (flèches bleues) en discret hypersignal T1(a) et en hypersignal T2 FS(b) au niveau du gastrocnémien médial: Three stripes sign.
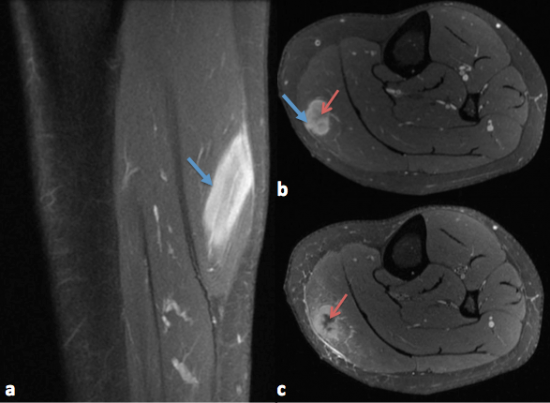
Fig 3: IRM de la jambe gauche coupes Sagittale (a) et axiales(b,c) T1 FS avec injection. Prise de contraste de la lésion musculaire du gastrocnémien médial (flèches bleues). Sur les coupes axiales (b et c), la lésion présente une cicatrice stellaire centrale fibreuse (flèches rouges): dark star sign.
Conclusion:
Lésion musculaire du gastrocnémien médial dont l'aspect est évocateur de sarcoïdose avec atteinte musculaire de type nodulaire (Three stripes sign + dark star sign).
Le three stripes sign est caractéristique de la sarcoidose musculaire de type nodulaire: zone centrale hypointense correspondant à un tissu fibrocicatriciel, et une zone périphérique en hypersignal correspondant à un tissu granulomateux inflammatoire actif.
Le scanner thoracique retrouvait une atteinte micronodulaire de distribution périlymphatique ainsi que des adénomégalies médiastinales.
Le faisceau d'arguments était suffisant pour retenir le diagnostic de sarcoïdose et surseoire à la réalisation d'une biopsie.
Ref:
- Sarcoidosis involving skeletal muscle: imaging findings and relative value of imaging procedures. S Otake. American Journal of Roentgenology 1994 162:2, 369-375
- MRI Findings in Inflammatory Muscle Diseases and Their Noninflammatory Mimics. Maximilian Schulze, Ina Kötter, Ulrike Ernemann, Michael Fenchel, Nikolay Tzaribatchev, Claus D. Claussen, and Marius Horger. American Journal of Roentgenology 2009 192:6, 1708-1716
Tuméfaction sensible de la région sacro-coccygienne avec écoulement intermittent.
Collection kystique (![]() ) à contenu épais (
) à contenu épais (![]() ) localisée aux tissus sous-cutanés de la partie proximale du plis interfessier avec remaniements inflammatoires périphériques (
) localisée aux tissus sous-cutanés de la partie proximale du plis interfessier avec remaniements inflammatoires périphériques (![]() ) et inclusions de cheveux (
) et inclusions de cheveux (![]() ).
).
Tuméfaction douloureuse du plis interfessier.
Collection kystique à contenu épais (flèches blanches) localisée au niveau des tissus sous cutanés de la partie proximale du plis interfessier avec remaniements inflammatoires périphériques (têtes de flèche blanches) et inclusions de structures pileuses (flèches noires).
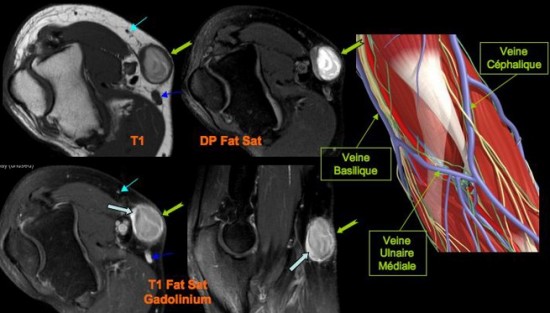
Tuméfaction indolore du plis du coude apparue après ponction veineuse « difficile ».
Lésion sacculaire (![]() ) branchée sur la veine Ulnaire Médiale, communicante entre la veine basilique (
) branchée sur la veine Ulnaire Médiale, communicante entre la veine basilique (![]() ) et la veine céphalique (
) et la veine céphalique (![]() ). Hyper intense en T1 et T2 (contenu sanguin). Rehaussement majeur après gadolinium y compris au niveau pariétal (
). Hyper intense en T1 et T2 (contenu sanguin). Rehaussement majeur après gadolinium y compris au niveau pariétal (![]() ).
).
A l’IRM, la lésion apparaît hyper intense en T1 et T2 (![]() ) avec importante rehaussement périphérique après injection de gadolinium (
) avec importante rehaussement périphérique après injection de gadolinium (![]() ).
).
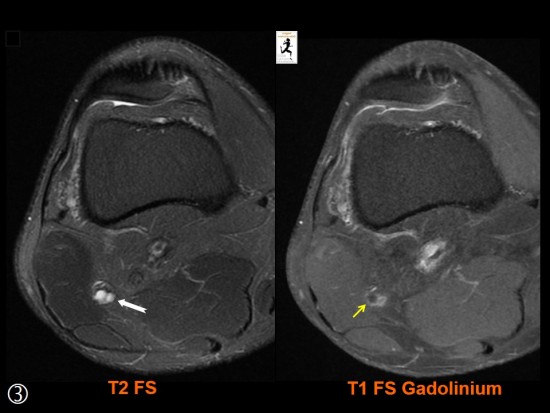
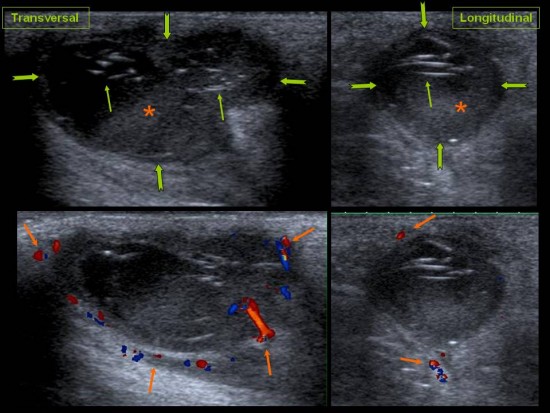
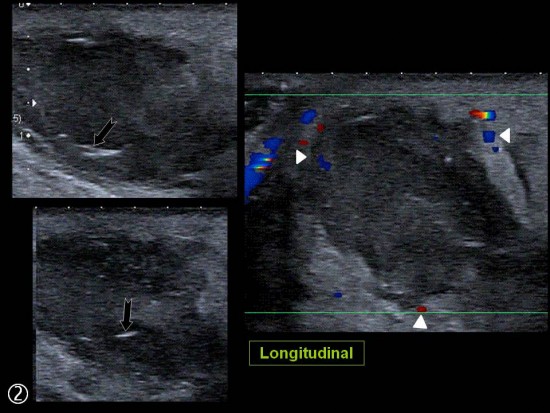
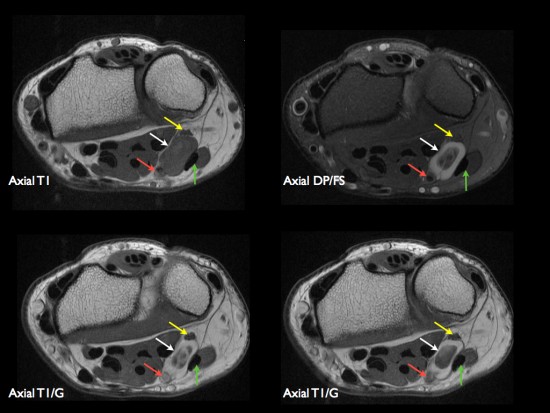
Patient de 44 ans présentant une masse peu sensible de la face palmaire du poignet avec des paresthésies des deux derniers doigts.
IRM: masse hétérogène avec composante centrale (thrombus) hétérogène en hypersignal T1 et composante périphérique liquidienne (hypersignal T2) avec réhaussement après injection de gadolinium. Nerf ulnaire (flèches jaunes). Artère ulnaire (flèches rouges). Flechisseur ulnaire du carpe (flèches vertes).
Confirmation chirurgicale et anatomopathologique.
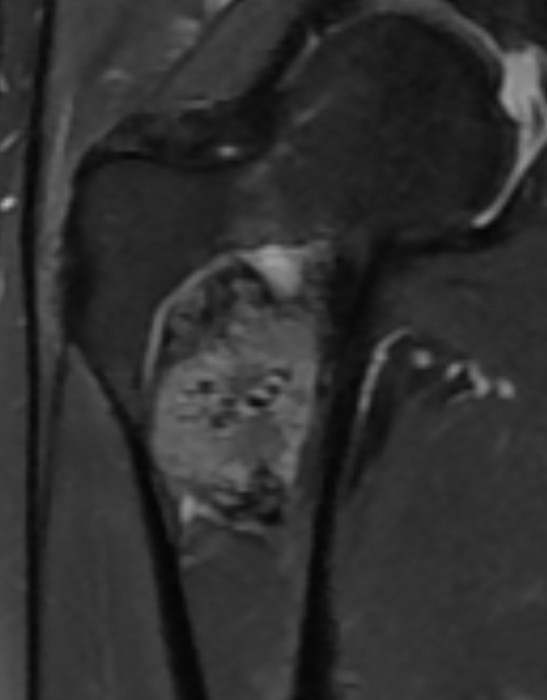
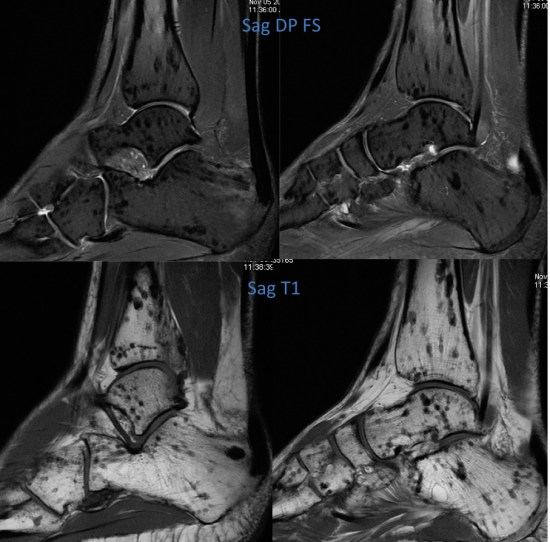
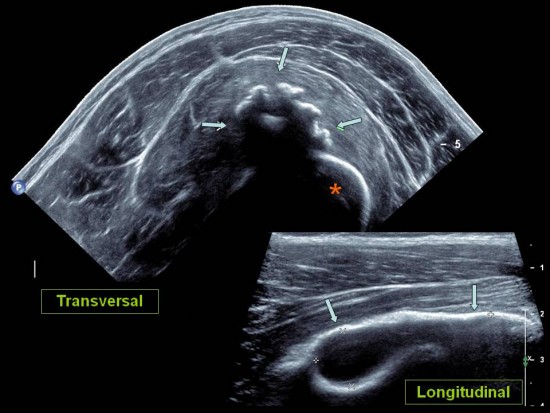
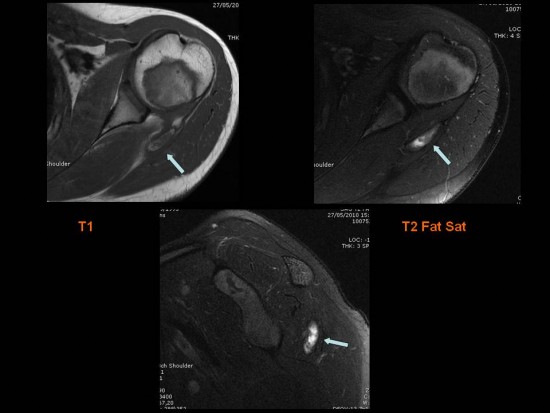
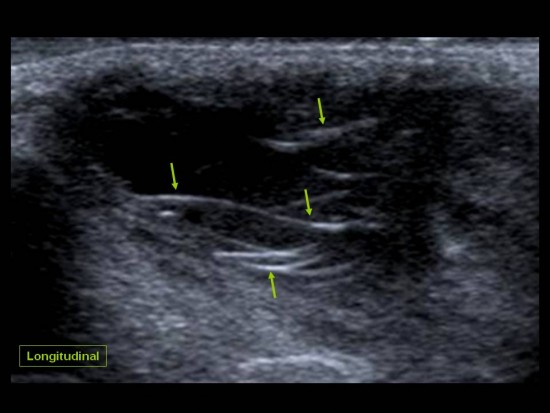
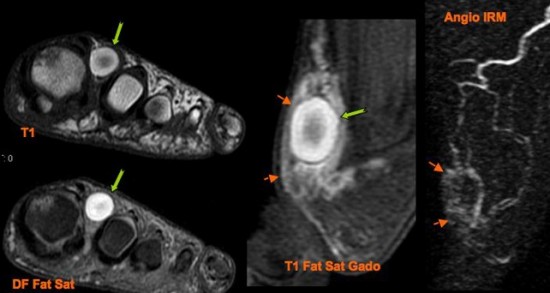
Découverte fortuite chez une enfant de 10 ans d'un desmoide périosté du genou.
IRM (a: sagittal DP FS; b: sagittal T1; c: axial DP FS)
Lésion corticale ovalaire du condyle fémoral postéro-médial en hypersignal T2 avec liseré de sclérose en hyposignal T1.
Le desmoide corticale ou desmoide périostée est une lésion pseudo-tumorale du jeune enfant située à proximité d'une insertion tendineuse. Sa localisation élective est la face postéro-médiale de la métaphyse fémorale inférieure et plus rarement l'insertion humérale du grand pectoral.
Resnick distingue deux types d'images bien distincts :
- une image d'addition à type de réaction périostée spiculée de taille variable (3 à 5cm) qui siège sur une crête osseuse supra-condylienne, au niveau de l'angle postéro-médial de la métaphyse et survient chez les enfants et adolescents. Ces irrégularités corticale seraient dues à une avulsion de l'insertion tendineuse du 3ème faisceau du tendon du muscle grand adducteur par solliciation lors de microtraumatismes répéts.
- une encoche uni ou multi-lobulée de la surface corticale, plus postérieure et latérale que la précédente en regard de l'insertion du chef médial du gastrocnémien chez des jeunes adultes le plus souvent. La lésion est de taille variable pouvant dépasser 2cm. La corticale adjacente peut présenter une apposition périostée spiculée.
Imagerie rhumatologique et orthopédique : Tumeurs osseuses et pseudo-tumeurs osseuses (Laredo)



